Las ampollas en la piel pueden ser causadas por una irritación o inflamación, como es el caso de alergias, sudamina o dishidrosis, pero también pueden aparecer debido a infecciones causadas por virus, como herpes, viruela humana o viruela del mono. Además, algunos hongos pueden causar diferentes tipos de ampollas en la piel.
En ciertos casos, las ampollas en la piel pueden contener líquido, y cuando se rompen pueden diseminarse hacia otras partes del cuerpo o causar heridas en el área afectada. Asimismo, pueden estar acompañadas de síntomas como comezón intensa, enrojecimiento o dolor en la piel.
Ante la presencia de ampollas en la piel, es fundamental consultar con un dermatólogo o médico general, para poder evaluar el tipo y la ubicación de las ampollas para establecer un diagnóstico e indicar el tratamiento más adecuado.
Lea también: Ampollas de agua en la piel: 14 causas (y cómo tratar) tuasaude.com/es/ampollas-de-agua-en-la-pielQué puede causar ampollas en la piel
Para descubrir la posible causa de sus ampollas en la piel, por favor responda las preguntas a continuación:
Esta herramienta es sólo una guía para intentar identificar la posible causa de tus ampollas en la piel y, por tanto, no debe sustituir la consulta con un médico, que es el profesional responsable de confirmar el diagnóstico y recomendar el tratamiento adecuado.
10 causas de ampollas en la piel
Las causas de ampollas en la piel son:
1. Alergias
Las alergias pueden causar pequeñas ampollas rojas o blancas en la piel, las cuales pueden contener líquido transparente y estar acompañadas de otros síntomas como comezón intensa o formación de pequeñas costras o heridas en la piel. Estas ampollas surgen por una reacción inflamatoria y pueden aparecer en cualquier parte del cuerpo.
La formación de las ampollas en la piel debido a alergias puede ocurrir en algunos minutos u horas luego del contacto con sustancias u objetos irritantes, como ciertos alimentos, medicamentos, bisutería, pelos de animales, perfumes, productos de limpieza, plantas, látex o picada de insectos, por ejemplo. Conozca las principales causas de la alergia en la piel.
Cómo tratar: se recomienda lavar la zona con agua fría y jabón neutro, y evitar el contacto con sustancias u objetos irritantes. Asimismo, el médico también puede recomendar el uso de medicamentos antialérgicos y corticosteroides, que podrán ser aplicados en la piel o tomados en forma de comprimidos.
En caso de síntomas más graves, es importante acudir a urgencias, pues puede ser necesario el uso de medicamentos inyectables. Vea más ejemplos de medicamentos para la alergia.
2. Dishidrosis

La dishidrosis es una enfermedad de la piel que causa la formación de pequeñas ampollas con líquido transparente, las cuales generalmente surgen en la palma de las manos, en los laterales de los dedos o en la planta de los pies, causando comezón intensa y pudiendo durar hasta 3 semanas.
La causa exacta de la dishidrosis no se conoce con certeza, pero se presenta con mayor frecuencia durante el verano.
Factores como el estrés, los antecedentes familiares y el lavado frecuente de manos pueden influir en su aparición.
Cómo tratar: se debe adoptar algunos cuidados en la piel, como aplicar compresas de agua fría en la región afectada, de 2 a 4 veces al día, durante un máximo de 15 minutos cada vez, para evitar que la dishidrosis empeore o cause infecciones en la piel.
Asimismo, el dermatólogo también puede indicar el uso de medicamentos como prednisona o loratadina, cremas o pomadas con corticosteroides.
3. Viruela del mono

La viruela del mono (mpox) es una enfermedad que causa la formación de ampollas en la piel, las cuales producen dolor y comezón y surgen en el rostro, pudiendo luego diseminarse al tórax, las manos o los pies, y pudiendo también afectar los órganos genitales. Vea cuáles son los síntomas de viruela del mono.
Esta enfermedad es transmitida principalmente de animales a personas, a través de la mordida de roedores infectados, consumo de carne mal cocinada y/o contacto con secreciones o sangre de animales infectados.
Además, la viruela del mono también puede ser transmitida de una persona a otra por medio de pequeñas gotas de saliva y por el contacto directo con las lesiones, por ejemplo. Conozca cómo ocurre la transmisión de la viruela del mono.
Cómo tratar: como no existe un tratamiento específico para la viruela del mono, generalmente se indica permanecer en aislamiento y mantener cuidados diarios de higiene para evitar la infección de las lesiones.
Asimismo, el médico también puede indicar el uso de analgésicos para aliviar otros síntomas de la enfermedad y el uso de la vacuna contra el virus para evitar los casos graves de la misma.
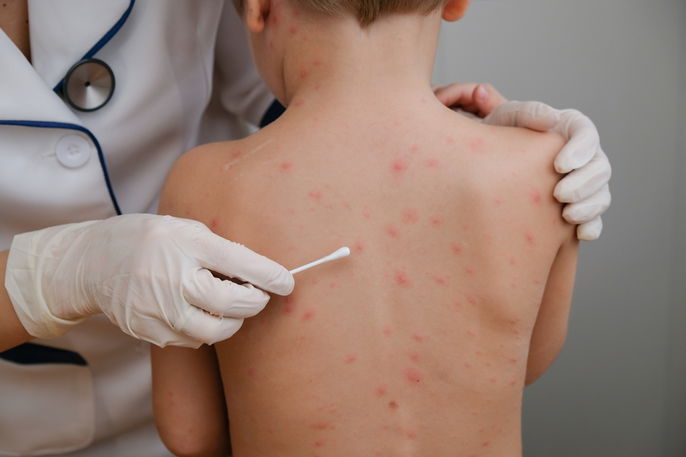
4. Varicela

La varicela, también conocida como lechina, es una enfermedad causada por el virus de la varicela-zóster, el cual produce el surgimiento de pequeñas ampollas que pueden contener líquido y aparecer en la piel de todo el cuerpo.
Además, las ampollas de la varicela también están acompañadas de comezón intensa que puede causar heridas en la piel. Vea cómo reconocer las ampollas causadas por la varicela.
Cómo tratar: se debe guardar reposo y utilizar medicamentos recomendados por el médico, como paracetamol en el caso de presentar fiebre, o antialérgicos en forma de comprimidos o pomadas para aliviar la comezón en la piel.
Asimismo, se debe evitar el contacto directo con otras personas y con el líquido de las ampollas, pequeñas gotas de saliva, tos o estornudos, pues la varicela es altamente contagiosa, pudiendo pasar fácilmente de una persona a otra.
5. Sudamina

La sudamina, también conocida como miliaria o sarpullido por calor, se caracteriza por la presencia de pequeñas ampollas en la piel que causan comezón y pueden contener agua o pus.
Además, también pueden estar acompañadas por una sensación de ardor en la piel, afectando cualquier región del cuerpo, siendo más frecuente en el rostro, cuello, espalda, pecho o muslos.
Esta condición es más común en recién nacidos y surge cuando se obstruyen los poros por donde el sudor es eliminado, perdiendo la transpiración de la piel y causando una inflamación.
No obstante, puede ocurrir en cualquier persona a cualquier edad, y ciertos factores pueden contribuir a su desarrollo, como ambientes muy calientes, actividad física muy intensa o fiebre alta, por ejemplo.
Cómo tratar: para favorecer el alivio de las ampollas en la piel, se debe utilizar ropa fresca, holgada y de algodón para mejorar la transpiración de la misma; evitar el uso de cremas y pomadas con aceite mineral, pues estos pueden bloquear los poros, y aplicar una compresa de camomila en la piel.
Asimismo, el médico también puede recetar el uso de cremas, como la calamina, o pomadas antialérgicas. Vea algunos remedios caseros para la miliaria.
6. Herpes

Existen dos tipos de herpes que pueden ocasionar el surgimiento de ampollas en la piel, siendo acompañadas de sensación de hormigueo en la región afectada y dolor o formación de heridas en la piel.
Es más común que el herpes simple aparezca en los labios o en la región inmediatamente por debajo o por arriba de los mismos, denominándose herpes labial; sin embargo, también puede ocurrir en la región íntima, lo cual se conoce como herpes genital.
Por otra parte, el virus del herpes-zóster puede ocasionar ampollas en la piel del tórax, espalda y abdomen, pudiendo afectar incluso los ojos o las orejas.
Cómo tratar: generalmente, el médico indica el uso de medicamentos antivirales como aciclovir, famciclovir o valaciclovir, en forma de comprimidos y/o pomada, con el objetivo de aliviar el dolor causado por las ampollas y disminuir la actividad de virus.
Además, es importante mantener algunos cuidados personales como lavarse bien las manos luego del contacto con las ampollas, no perforarlas y adoptar medidas preventivas para no transmitir los virus a otras personas, como evitar dar besos y compartir objetos como cubiertos, vasos o toallas, y utilizar preservativo en las relaciones sexuales.
7. Pénfigo

El pénfigo es una enfermedad autoinmune, no contagiosa, caracterizada por la formación de múltiples ampollas diminutas y blandas en la piel, las cuales pueden romperse fácilmente luego de horas o días y no cicatrizan, pudiendo afectar también las mucosas, como boca, ojos, nariz, garganta y región íntima. Conozca qué es el pénfigo y cómo es el tratamiento.
Cómo tratar: el tratamiento debe ser indicado por un dermatólogo, el cual podrá prescribir el uso de medicamentos corticosteroides o inmunosupresores, con el objetivo de tratar o prevenir el surgimiento de las ampollas.
En el caso de que surja algún tipo de infección en las heridas causadas por las ampollas, el médico también puede recetar antibióticos, antifúngicos y antivirales.
8. Enfermedad de manos, pies y boca

La enfermedad de manos, pies y boca es una afección altamente contagiosa que ocurre más frecuentemente en niños menores de 5 años de edad, ocasionando el surgimiento de aftas en la boca y ampollas dolorosas en las manos, en los pies y, en ciertas ocasiones, en la región íntima.
Esta enfermedad es causada por los virus del grupo coxsackie, que pueden ser transmitidos de una persona a otra o mediante alimentos u objetos contaminados. Vea todas las causas de la enfermedad de mano, pie y boca.
Cómo tratar: el tratamiento dura alrededor de 7 días y debe ser indicado por el pediatra o médico general, el cual puede recomendar el uso de medicamentos antihistamínicos para aliviar la comezón, y otros como el paracetamol para disminuir la fiebre, por ejemplo.
9. Seromas
Los seromas son inflamaciones en la piel que ocasionan el surgimiento de ampollas con líquido cerca de cicatrices de cirugías, las cuales pueden surgir luego de procedimientos como cirugía plástica, abdominoplastia, lipoaspiración, cirugías de senos o cesárea, por ejemplo. Vea las principales causas del seroma.
Cómo tratar: cuando es pequeño, el seroma puede reabsorberse de forma natural, desapareciendo luego de 10 a 21 días.
No obstante, en ciertos casos, el médico puede recomendar el uso de medicamentos como antibióticos, analgésicos y antiinflamatorios, aparte de la realización de una punción con jeringa o la colocación de un drenaje, con el objetivo de ayudar a remover el líquido.
10. Pie de atleta

El pie de atleta, también conocido como tinea pedis, es una infección superficial de la piel causada por hongos que afectan principalmente los pies.
La tinea pedis puede causar picazón, ardor, mal olor y, en algunos casos, ampollas en la piel y se transmite por contacto directo con personas o animales infectados, o al pisar superficies contaminadas, como duchas públicas, vestuarios o piscinas.
Lea también: Pie de atleta: qué es, síntomas y cómo quitar tuasaude.com/es/pie-de-atletaCómo tratar: para aliviar los síntomas, el médico puede indicar el uso de pomadas antimicóticas que contengan principios activos como ketoconazol, fluconazol o isoconazol.
Además, es fundamental adoptar ciertos cuidados para prevenir la propagación de la infección y evitar el contagio a otras personas.
Se recomienda secar bien los pies, especialmente entre los dedos, después del baño; aplicar polvo antifúngico dentro del calzado; y utilizar chancletas al caminar por baños públicos o duchas compartidas.
Tipos de ampollas en la piel
Las ampollas en la piel se pueden clasificar en tres diferentes tipos y ellos son:
1. Según la causa
Esta clasificación incluye las siguientes causas:
- Fricción o roce constante;
- Quemaduras, se caracterizan por contener un líquido claro;
- Congelación, por exposición al frío intenso;
- Reacciones alérgicas, como la dermatitis de contacto;
- Infecciones virales, bacterianas o fúngicas.
Además, las ampollas pueden ser síntoma de enfermedades autoinmunes, como el pénfigo.
2. Según el contenido
Las ampollas según el contenido se pueden clasificar en:
- Serosas, que contienen un líquido claro;
- Hemorrágicas, que contienen sangre;
- Purulentas, que contienen pus.
El contenido de la ampolla puede indicar afecciones como daño de un vaso sanguíneo en las ampollas hemorrágicas e infecciones en las ampollas purulentas.































