La enfermedad arterial coronaria, también conocida como cardiopatía coronaria, es una afección en la que las arterias del corazón se dañan y se estrechan, lo que reduce el flujo de sangre, oxígeno y nutrientes e impide que el corazón funcione correctamente.
Se origina principalmente por la ateroesclerosis, un proceso en el que se acumulan grasas y colesterol en las arterias, formando placas que dificultan la circulación, que pueden provocar síntomas como dolor intenso, sudor frío o mareos y en muchos casos el primer signo puede ser el infarto.
El diagnóstico debe ser realizado por el cardiólogo mediante la evaluación clínica y pruebas como el electrocardiograma o la angiografía, lo que permite conocer el nivel de obstrucción de las arterias e indicar el tratamiento más adecuado, que puede incluir cambios en el estilo de vida, uso de medicamentos y, en casos más graves, procedimientos como la angioplastia.
Lea también: Sistema cardiovascular: qué es, funciones y enfermedades tuasaude.com/es/sistema-cardiovascular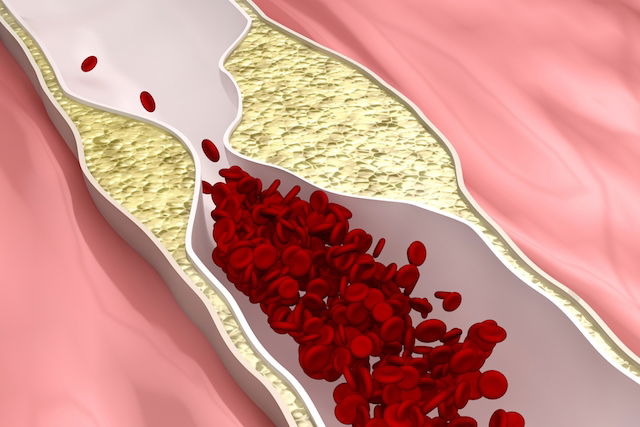
Principales síntomas
Los principales síntomas de enfermedad de las arterias coronarias son:
- Angina (dolor en el pecho): sensación de presión, opresión o peso en el centro o lado izquierdo del pecho, como si algo lo aplastara, que también puede extenderse al cuello, la espalda o los brazos, especialmente en mujeres;
- Falta de aire, sobre todo al hacer esfuerzo;
- Fatiga extrema sin causa aparente, debido a que el corazón no bombea suficiente sangre.
Los síntomas de la enfermedad de las arterias coronarias aparecen cuando el corazón no recibe suficiente oxígeno. Al inicio pueden pasar desapercibidos y manifestarse solo con esfuerzo físico o emociones intensas, pero con el tiempo se vuelven más frecuentes y fuertes.
En algunos casos, el primer signo puede ser un infarto, que ocurre cuando el flujo de sangre se bloquea por completo, pudiendo provocar dolor intenso o presión en el pecho, dolor que se extiende a los brazos, espalda, cuello o mandíbula, sudor frío, náuseas o malestar estomacal, y mareos o debilidad repentina.
Lea también: 12 principales síntomas de infarto tuasaude.com/es/sintomas-de-infartoEn mujeres, adultos mayores y personas con diabetes, los síntomas pueden ser diferentes o más leves, como náuseas o dolor breve en la espalda o el cuello, e incluso pueden no presentarse.
¿Se puede vivir con una arteria tapada del corazón?
Si es posible vivir con una arteria del corazón tapada, pero depende de cómo ocurra la obstrucción y del tratamiento recibido.
Cuando el bloqueo es repentino, puede provocar un infarto por la falta de flujo de sangre, por lo que requiere atención médica de emergencia para restaurar la circulación.
En otros casos, la arteria se tapa de forma gradual, lo que se conoce como oclusión total crónica, y muchas personas pueden vivir con esta condición, ya que el manejo depende de los síntomas.
Si la persona está estable y sin molestias importantes, a veces no es necesario intervenirla, mientras que si hay dolor en el pecho persistente, el médico puede indicar procedimientos para abrir la arteria.
En general, el pronóstico depende del control con medicamentos, cambios en el estilo de vida y, en algunos casos, procedimientos médicos o cirugías para mejorar el flujo de sangre.
Posibles causas
La enfermedad de las arterias coronarias se produce principalmente por la ateroesclerosis, un proceso en el que se acumulan grasas, colesterol y otras sustancias en las paredes de las arterias del corazón.
Lea también: Aterosclerosis: qué es, síntomas, causas y tratamiento tuasaude.com/es/aterosclerosisCon el tiempo, estas acumulaciones forman placas que endurecen y estrechan las arterias, lo que reduce o bloquea el flujo de sangre rica en oxígeno.
En algunos casos, la placa puede romperse y formar un coágulo que obstruye de forma repentina la circulación.
Este proceso puede ser favorecido por la presión arterial alta, la diabetes o resistencia a la insulina, el consumo de tabaco y la falta de actividad física.
Factores de riesgo
Los factores de riesgo de la enfermedad de las arterias coronarias incluyen:
- Factores no modificables, como la edad, el sexo (mayor riesgo en hombres y aumento en mujeres después de la menopausia) y los antecedentes familiares;
- Factores modificables, como el tabaquismo, hipertensión arterial, colesterol y triglicéridos elevados, diabetes, sobrepeso y obesidad, sedentarismo, dieta poco saludable, estrés y consumo excesivo de alcohol.
De esta manera, la mejor forma de evitar desarrollar este tipo de enfermedades consiste en tener un estilo de vida saludable, lo que implica realizar ejercicio físico por lo menos 3 veces a la semana, evitar fumar, beber o usar drogas y tener una alimentación variada y equilibrada, baja en grasas y rica en fibras y vegetales.
Cómo se realiza el diagnóstico
El diagnóstico de la enfermedad coronaria debe ser realizado por un cardiólogo y, por lo general, comienza con una evaluación del riesgo cardiovascular, que incluye el análisis de los antecedentes médicos, la medición de la presión arterial, el colesterol y la glucosa en sangre, además de un examen físico completo.
Asimismo, cuando es necesario, el médico puede solicitar exámenes como electrocardiograma, ecocardiograma, pruebas de esfuerzo, tomografía computarizada y angiografía coronaria.
También pueden utilizarse estudios como radiografía de tórax, cateterismo cardíaco, resonancia magnética cardíaca y evaluaciones funcionales, que permiten confirmar el diagnóstico y valorar con mayor precisión el flujo sanguíneo del corazón.
Lea también: 12 estudios del corazón (para evaluar su salud) tuasaude.com/es/examenes-del-corazonCómo es realizado el tratamiento
El tratamiento de la enfermedad coronaria debe ser indicado por el médico cardiólogo y puede incluir:
1. Cambios en el estilo de vida
El primer paso consiste en adoptar hábitos más saludables, ya que ayudan a proteger el corazón, frenar el avance de la enfermedad y reducir el riesgo de complicaciones.
Se recomienda seguir una alimentación equilibrada, baja en grasas y sodio, realizar actividad física de forma regular, mantener un peso saludable, dejar de fumar y controlar el estrés.
2. Rehabilitación cardíaca
En muchos casos, especialmente después de un infarto o una cirugía, el médico puede indicar la participación en un programa de rehabilitación cardíaca, que combina ejercicio supervisado, educación sobre factores de riesgo y apoyo emocional.
3. Uso de medicamentos
El cardiólogo puede indicar el uso de medicamentos con el objetivo de controlar los síntomas, reducir el riesgo cardiovascular y prevenir complicaciones.
Algunos de las medicamentos que puede ser prescritos se incluyen antiagregante plaquetario como la aspirina y otros fármacos que evitan la formación de coágulos, estatinas que reducen el colesterol y ayudan a estabilizar las placas en las arterias, y medicamentos que mejoran la función del corazón y alivian el dolor en el pecho, como betabloqueantes y nitratos.
4. Cirugía
Cuando la obstrucción es importante o los síntomas son graves, pueden ser necesarios procedimientos para restablecer el flujo de sangre hacia el corazón, como la angioplastía con colocación de stent.
Este procedimiento consiste en introducir un catéter hasta la arteria afectada para abrirla y mantenerla dilatada con una pequeña malla metálica.
Lea también: Angioplastía con stent: qué es, cómo se realiza (y cuidados) tuasaude.com/es/angioplastia-con-stentEn situaciones más complejas, puede indicarse la cirugía de bypass coronario, en la que se crea una nueva ruta para que la sangre llegue al corazón, evitando la arteria bloqueada. Conozca más sobre qué es y cuáles son los riesgos del bypass coronario.






























