O que é:
A síndrome da pele escaldada é uma complicação de uma infecção em outras partes do corpo, causada por algumas espécies de bactérias do gênero Staphylococcus, que liberam uma substância tóxica, que é transportada pelo sangue até a pele, causando sintomas como descamação, vermelhidão e formação de bolhas, deixando a pele com aparência de queimada.
Essa doença é mais frequente em recém-nascidos, bebês ou crianças com menos de 6 anos, podendo surgir devido a infecções estafilocócicas no coto umbilical, trato respiratório superior, ouvido ou olhos, por exemplo. No entanto, apesar de ser mais raro, pode afetar crianças mais velhas ou adultos, especialmente os que têm sistema imunológico enfraquecido ou doenças renais graves.
O tratamento da síndrome da pele escaldada estafilocócica, também conhecida como doença de Ritter, é feito pelo dermatologista, pediatra ou clínico geral, com internamento hospitalar, e envolve o uso de antibióticos, e a aplicação de cremes hidratantes que aceleram a recuperação da pele.
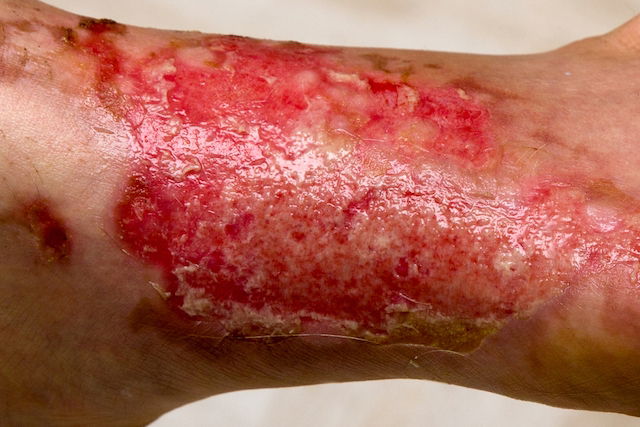
Principais sintomas
Os principais sintomas da síndrome da pele escaldada estafilocócica são:
- Irritação da pele;
- Febre ou calafrios;
- Mal-estar;
- Bolhas na pele, que podem surgir em 24 a 48 após a exposição da pele às toxinas;
- Bolhas contendo líquido transparente ou pus;
- Dor intensa ao toque;
- Vermelhidão intensa;
- Crostas em volta das lesões;
- Pele macia e enrugada no local da lesão;
- Descamação da pele;
- Rachaduras na pele.
Durante este processo de agravamento, a camada superior da pele começa a soltar-se em pedaços, dando lugar a uma pele com aspeto queimado, com bolhas que se rompem com facilidade, provocando também outros sintomas, como irritabilidade, perda do apetite, conjuntivite ou mesmo desidratação.
Os sintomas desta síndrome surgem, na maior parte das vezes, na região da fralda ou em volta do resto do coto umbilical, no caso dos bebês, no rosto, em casos de crianças mais velhas, ou mesmo em qualquer parte do corpo, no caso dos adultos.
Ao longo do tempo, se a infecção não for tratada, a toxina continua se espalhando pelo corpo, começando por afetar outros locais do corpo e tornando-se mais visível em locais de atrito como as nádegas, pregas cutâneas, mãos ou pés, por exemplo, podendo também causar infecção generalizada. Veja os principais sintomas de infecção generalizada.
Como confirmar o diagnóstico
O diagnóstico da síndrome da pele escaldada estafilocócica é feito pelo dermatologista, pediatra ou clínico geral, através da avaliação física da pele, histórico de saúde e de infecções estafilocócicas recentes no coto umbilical, trato respiratório superior, ouvido ou olhos.
Além disso, o médico pode solicitar a realização de biópsia da pele, que é feita através da retirada de um pequeno pedaço do tecido da pele para análise no microscópio, de forma a procurar alterações que permitem confirmar o diagnóstico da síndrome da pele escaldada estafilocócica, e descartar outras doenças com sintomas semelhantes, como necrólise epidérmica tóxica, epidermólise bolhosa ou impetigo bolhoso, por exemplo. Saiba como é feita a biópsia de pele.
Outros exames que o médico pode solicitar são hemograma completo e exames de urina, para avaliar se existe infecção generalizada, níveis de eletrólitos no sangue, no caso de suspeita de desidratação, ou exames de cultura do local da infecção primária ou do líquido contido nas bolhas, para confirmar a presença das bactérias do gênero Staphylococcus.
Possíveis causas
A síndrome da pele escaldada estafilocócica é causada pelas toxinas produzidas por algumas subespécies da bactéria Staphylococcus, devido a infecções em outras partes do corpo, como trato respiratório superior, olhos, ouvidos ou coto umbilical.
Essas toxinas podem ser transportadas pela corrente sanguínea e chegar até pele, quebrando uma proteína, a desmogleína 1, que é responsável por manter as células da epiderme unidas, fazendo com que a pele perca a capacidade de manter sua estrutura, resultando nos sintomas que podem ser localizados ou afetar o corpo todo.
O principal fator que pode aumentar o risco de desenvolvimento da síndrome da pele escaldada em recém-nascidos ou bebês, é a imaturidade do sistema imunológico para combater infecções.
Já no caso de crianças mais velhas ou adultos, há um risco aumentado de desenvolvimento da síndrome, caso a pessoa tenha alguma condição de saúde que cause enfraquecimento do sistema imune, como infecção pelo HIV, ou ainda doenças crônicas dos rins ou insuficiência renal, por exemplo.
Como é feito o tratamento
O tratamento da síndrome da pele escaldada estafilocócica deve ser orientado pelo dermatologista, pediatra ou clínico geral, com internamento hospitalar, e geralmente, consiste na administração de antibióticos por via intravenosa, e posteriormente por via oral. Além disso, pode ser feita a aplicação de soro fisiológico na veia, para prevenir ou tratar a desidratação.
Além disso, durante o tratamento, o médico deve recomendar a aplicação de cremes hidratantes e curativos não aderentes na pele, para promover a cicatrização, reduzir a perda de calor pela pele, e proteger a nova pele que se forma. A camada superficial da pele é rapidamente renovada, cicatrizando em cerca de 2 semanas após o inicio do tratamento.
No caso dos recém-nascidos afetados por esta síndrome, estes são normalmente mantidos numa incubadora.
Possíveis complicações
Caso a síndrome da pele escaldada estafilocócica não seja tratada rapidamente, pode causar complicações como desidratação, desequilíbrio de eletrólitos no corpo, infecções secundárias, insuficiência renal ou infecção generalizada.
































