La artritis psoriásica es un tipo de artritis crónica que puede aparecer en las articulaciones de personas con psoriasis, que es una enfermedad que normalmente afecta la piel y se caracteriza por el surgimiento de placas rojizas que causan comezón y descamación.
Los principales síntomas de este tipo de artritis, aparte de la presencia de las placas rojas en la piel, comunes de la psoriasis, incluyen la hinchazón y la deformación de las articulaciones y la dificultad para moverlas.
Esta enfermedad puede surgir a cualquier edad; no obstante, es más frecuente en adultos entre los 30 y los 50 años de edad, y casi el 30% de las personas diagnosticadas con psoriasis en la piel desarrollan este tipo de artritis. Vea qué es la psoriasis y cómo se realiza el tratamiento.
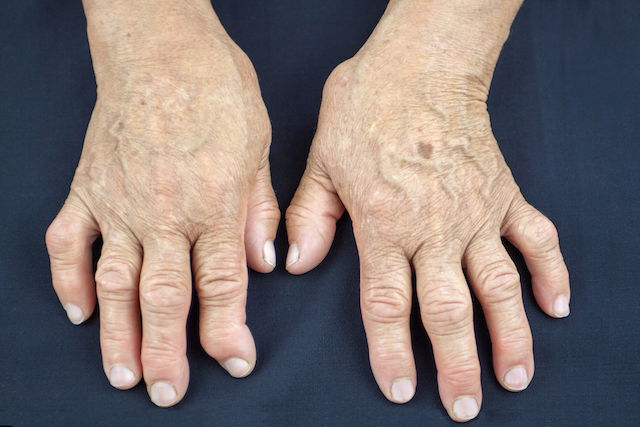
Síntomas de la artritis psoriásica
Los signos y síntomas que pueden indicar que está desarrollándose artritis psoriásica son:
- Hinchazón y deformidad de las articulaciones afectadas;
- Dolor y dificultad para mover las articulaciones afectadas;
- Tendinitis;
- Presencia de manchas rojas en la piel, las uñas y el cuero cabelludo, que causan comezón y se descaman;
- Trastornos a nivel ocular, cardíaco, pulmonar y renal.
A menudo, los primeros signos de este tipo de artritis son el dolor y la dificultad para mover las articulaciones, en especial las de las manos, sin que exista necesariamente hinchazón o la presencia de manchas en la piel.
De esta forma, las personas que sufren de psoriasis y presentan síntomas relacionados con problemas articulares deben consultar al médico que está haciendo el seguimiento de esta afección, con la finalidad de confirmar el diagnóstico e iniciar el tratamiento más adecuado.
Test online de síntomas
La artritis psoriásica es un tipo de artritis inflamatoria, como la artritis reumatoide o la espondilitis anquilosante. Para averiguar la posibilidad de tener artritis inflamatoria, seleccione los síntomas que presenta en el test a continuación:
Este test es sólo una herramienta orientativa, no sirviendo como diagnóstico ni reemplazando la consulta con un reumatólogo, ortopedista o médico general.
Qué pruebas confirman el diagnóstico
El diagnóstico de la artritis psoriásica suele ser realizado mediante la evaluación de los antecedentes médicos, la observación de las lesiones en la piel causadas por la psoriasis y una radiografía que ayude a confirmar la artritis.
No obstante, la prueba de factor reumatoide también es importante para diferenciar esta afección de la artritis reumatoide, pues lo que va a indicar que la artritis pueda ser consecuencia de la psoriasis es que el factor reumatoide sea negativo y los síntomas de la artritis estén presentes.
En caso de que el resultado del factor reumatoide sea positivo, generalmente indica que se trata de una artritis reumatoide y que no está relacionada con la psoriasis. Vea qué es la artritis reumatoide y sus principales síntomas.
Tipos de artritis psoriásica
Existen 5 principales tipos de artritis psoriásica:
- Simétrica: este tipo afecta las articulaciones de ambos lados del cuerpo;
- Asimétrica: en este tipo los síntomas son moderados y, generalmente, afectan como máximo 4 articulaciones de cualquier lado del cuerpo;
- Artritis mutilante: este es el tipo más agresivo, el cual tiende a destruir las articulaciones de las manos y de los pies, afectando especialmente los dedos;
- Espondilitis: este tipo se caracteriza por la rigidez del cuello y de la columna;
- Interfalángica distal predominante: este tipo se caracteriza por rigidez en las articulaciones de los dedos de las manos y de los pies. Además, también pueden desarrollarse deformaciones en las uñas.
El médico reumatólogo podrá identificar cuál es el tipo de artritis que posee la persona e indicar el mejor tratamiento para cada caso.
Cómo es realizado el tratamiento
La psoriasis aún no tiene cura, razón por la que el tratamiento está enfocado en reducir y controlar los síntomas, lo que es importante para evitar que la enfermedad se agrave.
De esta forma, una de las primeras pautas de tratamiento es realizar cambios en el estilo de vida que ayuden a prevenir factores de riesgo como obesidad, hipertensión y diabetes, incluyendo el abandono del hábito de fumar y de otras drogas, así como la práctica regular de ejercicio leve y la alimentación equilibrada.
Asimismo, otras opciones de tratamiento pueden ser las siguientes:
1. Uso de antiinflamatorios
Los principales medicamentos empleados para la enfermedad son antiinflamatorios no esteroideos como el ibuprofeno, naproxeno o acemetacina, los cuales permiten una mejoría de los signos y síntomas de la enfermedad a corto plazo, aliviando la incomodidad.
En los casos más graves, o cuando el tratamiento con antiinflamatorios no tiene éxito, pueden emplearse otros tipos de medicamentos, principalmente corticosteroides y modificadores del curso de la enfermedad, como es el caso de la sulfasalazina, el metotrexato o la ciclosporina.
2. Cirugía
La cirugía para la artritis psoriásica está indicada cuando la enfermedad es muy agresiva y causa daños en las articulaciones. El objetivo de la cirugía es mejorar o sustituir la articulación lesionada, aumentando la calidad de vida.
3. Sesiones de fisioterapia
La fisioterapia es otra parte muy importante del tratamiento, pues existen ejercicios que pueden ser realizados para que ayuden a mejorar los movimientos de las articulaciones, aliviar los síntomas de la tendinitis y mejorar la calidad de vida en general.
De esta forma, lo ideal es que el tratamiento sea realizado con un equipo multidisciplinario, el cual debe estar constituido por el equipo médico, incluyendo el reumatólogo, el traumatólogo y el médico general, así como con un fisioterapeuta, un psicólogo y cualquier otro profesional de la salud que pueda ayudar a mejorar la calidad de vida del paciente.






























