A esclerose sistêmica é uma doença autoimune que causa a produção exagerada de colagênio, provocando alteração da textura e aparência da pele, que fica mais endurecida, resultando em sintomas como dor nas articulações, placas vermelhas na pele, espessamento e rigidez da pele, por exemplo. Além disso, em alguns casos, a doença também pode afetar outras partes do corpo, causando endurecimento de outros órgãos importantes, como o coração, rins, pulmões e vasos sanguíneos.
A esclerose sistêmica não tem causa conhecida, mas sabe-se que é mais frequente em mulheres entre os 30 e 50 anos, mas também pode ocorrer em homens e crianças, e pode ser classificada em diferentes tipos, como a esclerose sistêmica cutânea limitada, que afeta somente a pele, e esclerose sistêmica difusa e esclerose sistêmica sine esclerodermia, que afetam a pele e os órgãos internos.
O tratamento da esclerose sistêmica deve ser feito com orientação do reumatologista ou dermatologista, de acordo com a gravidade dos sintomas e tipo de esclerose sistêmica, podendo ser indicado o uso de remédios corticoides ou imunossupressores, por exemplo.

Sintomas de esclerose sistêmica
Os principais sintomas da esclerose sistêmica são:
- Dor nas articulações;
- Dificuldade para andar e se movimentar;
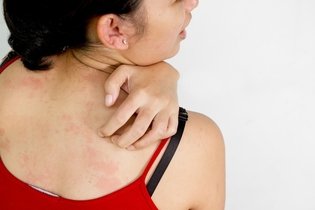
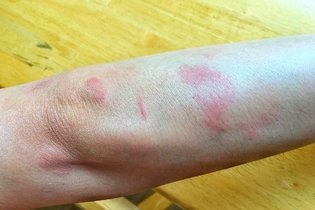
- Placas vermelhas na pele;
- Placas brancas, endurecidas, com as bordas roxas;
- Manchas muito escuras e muito claras na pele;
- Espessamento e rigidez da pele;
- Inchaço constante dos dedos e das mãos;
- Sensação de falta de ar constante;
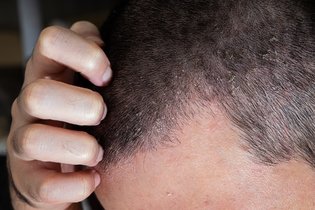
- Perda de cabelo;
- Alterações do trânsito intestinal, com diarreia ou prisão de ventre;
- Dificuldade para engolir;
- Barriga inchada após as refeições.
Nas fases mais iniciais da doença, a pele é o órgão mais afetando, começando por apresentar locais de pele mais endurecida e avermelhada, especialmente em volta da boca, no nariz e nos dedos.
Muitas pessoas com este tipo de esclerose também podem desenvolver síndrome de Raynaud, na qual os vasos sanguíneos dos dedos se contraem, impedindo a passagem correta do sangue e provocando perda de cor na ponta dos dedos e desconforto. Entenda mais sobre o que é a síndrome de Raynaud e como se trata.
É importante consultar o reumatologista ou o dermatologista na presença de sintomas da esclerose sistêmica, para que seja feito o diagnóstico, identificado o tipo e iniciado o tratamento mais adequado.
Como é feito o diagnóstico
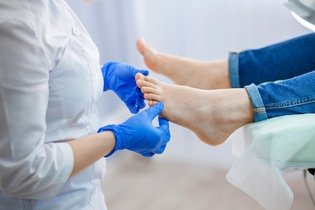
O diagnóstico da esclerose sistêmica é feito pelo dermatologista ou reumatologista, através da avaliação dos sintomas, histórico de saúde, e resultado de exames de imagem, como tomografia computadorizada ou raio X, endoscopia, ecocardiograma, eletrocardiograma e espirometria.
Além disso, o médico deve solicitar exames laboratoriais, como hemograma completo, testes de função hepática e renal, exame de urina e teste de FAN. Saiba como é feito o teste de FAN.
O médico pode também fazer uma biópsia da pele, para descartar outras doenças e ajudar a confirmar a presença da esclerose sistêmica.
Tipos de esclerose sistêmica
A esclerose sistêmica pode ser classificada em diferentes tipos, de acordo com a parte do corpo afetada e gravidade dos sintomas, e inclui:
- Esclerose sistêmica cutânea limitada: é um tipo em que os sintomas são restritos à pele, afetando as mãos, braços e rosto;
- Esclerose sistêmica cutânea difusa: nesse tipo os sintomas afetam grandes áreas de pele no corpo, podendo também afetar órgãos internos;
- Esclerose sistêmica sine esclerodermia: esse tipo é a forma mais grave de esclerodermia, em que os sintomas manifestam-se nos órgãos internos, e não afetam a pele.
O tipo de esclerose sistêmica é identificado pelo médico através dos exames de diagnóstico, sendo assim possível realizar o tratamento de acordo com o tipo e gravidade dos sintomas.
Possíveis causas
A causa exata da esclerose sistêmica não é totalmente esclarecida, no entanto, ocorre devido a uma ativação do sistema imunológico, resultando no aumento da produção de colágeno pelo organismo, o que leva ao surgimento dos sintomas.
Alguns fatores podem aumentar o risco de desenvolvimento da esclerose sistêmica, como:
- Histórico familiar de esclerose sistêmica;
- Quimioterapia ou radioterapia;
- Exposição ao pó de sílica;
- Exposição à solventes orgânicos, como benzeno, epóxi, tricloroetileno ou cloreto de vinila.
Além disso, a esclerose sistêmica é mais comum de ocorrer em mulheres dos 30 aos 50 anos, sendo mais rara de surgir em idosos e crianças.
Como é feito o tratamento
O tratamento da esclerose sistêmica deve ser feito com orientação do reumatologista ou dermatologista, com o objetivo evitar a progressão da doença, aliviar os sintomas e promover a qualidade de vida.
O tratamento deve ser adaptado à pessoa, de acordo com os sintomas que vão surgindo e a fase de desenvolvimento da doença. Alguns dos remédios mais usados incluem:
- Corticoides, como betametasona ou prednisona;
- Imunossupressores, como metotrexato ou ciclofosfamida;
- Anti-inflamatórios, como ibuprofeno ou nimesulida;
- Anti-hipertensivos, como a nifedipina.
Algumas pessoas também podem apresentar refluxo e, nesses casos, é aconselhado fazer pequenas refeições várias vezes ao dia, além de dormir com a cabeceira elevada e tomar medicamentos inibidores da bomba de protões, como omeprazol ou lansoprazol, por exemplo.
Já quando existe dificuldade para caminhar ou para se movimentar também pode ser necessário fazer sessões de fisioterapia.