A malária é uma doença causada pelo parasita Plasmodium, que causa sintomas como febre, suores, calafrios, náuseas, vômitos, dor de cabeça e fraqueza, e que é transmitido para as pessoas por meio da picada da fêmea infectada do mosquito Anopheles.
Por ser transmitida pela picada do mosquito, a melhor forma de prevenção da malária consiste em evitar ser picado, através de medidas como o uso de repelente, colocação de proteções nas janelas ou uso de roupas de manga comprida, por exemplo.
A malária tem cura, mas o tratamento deve ser iniciado rapidamente. Isso porque, em muitos casos, a doença pode se agravar, causando anemia, diminuição das plaquetas, insuficiência renal ou, até, o comprometimento do cérebro, em que as chances de complicações e óbito são maiores.
Leia também: Especialistas em malária: qual médico consultar? tuasaude.com/especialistas-em-malaria
Principais sintomas
Os principais sintomas da malária são:
- Febre alta, que pode surgir e desaparecer em ciclos;
- Suores e calafrios;
- Dor de cabeça forte;
- Náuseas e vômitos;
- Dor muscular em todo o corpo;
- Fraqueza e cansaço constante;
- Tosse e dificuldade para respirar.
De forma geral, os sintomas da malária surgem entre 8 a 14 dias após a transmissão do parasita. Porém, em alguns casos, podem demorar até 30 dias para aparecer, dependendo da taxa de multiplicação do protozoário da malária e do sistema imunológico da pessoa. Conheça melhor os sintomas da malária.
A maioria destes sintomas são comuns a outras doenças e, por isso, a melhor forma de confirmar a infecção por malária é ir ao médico, especialmente se se tiver estado num lugar com surto de malária ou onde a malária é frequente, como acontece na região Amazônica ou na África, por exemplo.
Ciclo da malária
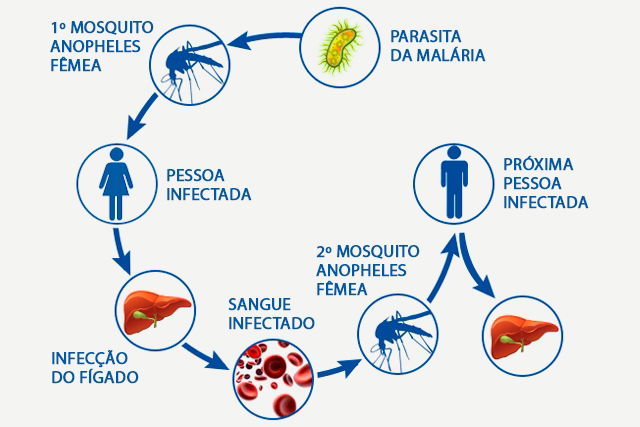
O ciclo do parasita Plasmodium no corpo humano acontece da seguinte forma:
- A picada da fêmea do mosquito Anopheles transmite, através da sua saliva, os Plasmodium para a corrente sanguínea da pessoa, na sua fase de Esporozoíto;
- Os esporozoítos vão até o fígado, onde amadurecem e se multiplicam, por cerca de 15 dias, dando origem à forma de Merozoítos;
- Os Merozoítos rompem as células do fígado e atingem a corrente sanguínea, passando a invadir os glóbulos vermelhos do sangue;
- Dentro das células sanguíneas infectadas, que são chamadas de Esquizontes, os parasitas se multiplicam e rompem esta célula, e passam a invadir outras, em um ciclo que dura de 48 a 72 horas.
Dentro de cada esquizonte, o ciclo é variável de acordo com a espécie do Plasmodium, sendo de 48 horas para as espécies P. falciparum, P. vivax, e P. ovale e de 72 h para P. malariae. Durante o período em que as hemácias são rompidas e os esquizontes passam a ficar livres no sangue, os sintomas podem se acentuar, principalmente a febre e os calafrios.
Como acontece a transmissão
A transmissão da malária acontece apenas através da picada da fêmea do mosquito Anopheles infectado, que adquiriu o parasita ao picar outra pessoa infectada pela doença.
Geralmente, o mosquito pica as pessoas durante o entardecer ou anoitecer. Os locais de maior risco de contaminação são América do Sul, América Central, África e parte da Ásia, principalmente em locais com água limpa com pouca corrente, umidade e com temperatura entre 20º e 30ºC.
No Brasil os estados mais afetados pela malária são Amazonas, Roraima, Acre, Tocantins, Pará, Amapá, Mato Grosso, Maranhão e Rondônia.
A malária é contagiosa?
A malária não é contagiosa, ou seja, não é transmitida de uma pessoa para outra, exceto em casos muito raros de compartilhamento de seringas ou agulhas infectadas, transfusões mal controladas e/ ou parto.
De forma geral, a transmissão da malária acontece por meio da picada o mosquito fêmea infectado.
Como confirmar o diagnóstico
O diagnóstico da malária é feito pela análise microscópica do exame de sangue, também conhecido como gota espessa. Este teste deve estar disponível no posto de saúde ou hospital, principalmente em áreas mais afetadas pela malária, e é feito sempre que surgem sintomas indicativos da infecção.
Além disso, novos testes imunológicos têm sido desenvolvido para facilitar e agilizar a confirmação da malária.
Se o resultado indicar que realmente é malária o médico pode, ainda, pedir outros exames para monitorizar e avaliar possíveis complicações, como hemograma, exame de urina e raio X de tórax.
Como é feito o tratamento
O tratamento da malária é feito com medicamentos antimaláricos, como Cloroquina, Primaquina, Artemeter e Lumefantrina ou Artesunato e Mefloquina por exemplo, que atuam destruindo o Plasmodium e impedindo a sua transmissão.
Os medicamentos escolhidos, as doses e a duração são indicados pelo médico de acordo com a idade, gravidade da doença e análise das condições de saúde. Crianças, bebês e grávidas precisam de um tratamento especial, com Quinina ou Clindamicina, sempre de acordo com as recomendações médicas e, geralmente, é indicado o internamento hospitalar.
Recomenda-se ainda:
- Alimentar-se normalmente, porém evitar o consumo alimentos gordurosos e aumentar o consumo de proteínas;
- Não consumir bebidas alcoólicas;
- Não parar o tratamento mesmo se os sintomas desaparecerem, devido ao risco de recidiva e complicações da doença;
- Beber bastante líquidos durante o dia.
O tratamento da malária deve ser iniciado o mais rápido possível, pois pode evoluir de forma grave e, sem o adequado tratamento, pode levar à morte. Saiba mais sobre como é feito o tratamento para se recuperar mais rápido.
Possíveis complicações
As complicações da malária geralmente acontecem quando a doença não é tratada adequadamente ou quando a pessoa tem um sistema imune mais enfraquecido, e podem incluir:
1. Edema pulmonar
Acontece quando existe um acúmulo excessivo de líquido nos pulmões e é mais comum de acontecer em gestantes, sendo caracterizado por respiração mais rápida e profunda, e febre alta, podendo resultar na Síndrome da angústia respiratória do adulto.
2. Icterícia
Surge devido à destruição excessiva dos glóbulos vermelhos e às lesões no fígado causados pelo parasita da malária, resultando no aumento da concentração de bilirrubina na corrente sanguínea, o que resulta na coloração amarelada da pele, conhecida como icterícia.
Além disso, quando a icterícia é grave, também pode causar alteração da cor da parte branca dos olhos. Saiba mais sobre a icterícia e como é feito o tratamento nestes casos.
3. Hipoglicemia
Devido ao excesso de parasitas no organismo, a glicose disponível no corpo é consumida mais rapidamente, resultando em hipoglicemia.
Alguns sintomas que podem indicar a diminuição do açúcar no sangue incluem tonturas, palpitações, tremores e até perda de consciência.
4. Anemia
Quando está na corrente sanguínea, o parasita da malária consegue destruir os glóbulos vermelhos, impedindo que funcionem corretamente e transportem sangue para todos os locais do corpo.
Assim, é possível que a pessoa com malária desenvolva anemia, com sintomas como fraqueza excessiva, pele pálida, dor de cabeça constante e até sensação de falta de ar, por exemplo.
Veja o que comer para evitar ou tratar uma anemia, especialmente se já está fazendo o tratamento da malária.
5. Malária cerebral
Em casos mais raros, o parasita pode se espalhar pelo sangue e chegar no cérebro, causando sintomas como dor de cabeça muito intensa, febre acima de 40ºC, vômitos, sonolência, delírios e confusão mental.
Como se proteger
A prevenção da malária pode ser feita através de:
- Uso de roupas de cor clara e de tecido fino, com mangas compridas e calças compridas;
- Evitar as áreas mais propensas à contaminação da doença, principalmente durante o entardecer ou amanhecer;
- Usar repelente à base de DEET (N-N-dietilmetatoluamida), respeitando as orientações do fabricante quanto à reposição do repelente;
- Colocar telas de proteção contra mosquitos em janelas e portas;
- Evitar lagos, lagoas e rios ao final da tarde e à noite.
Quem vai viajar para um local onde há casos de malária pode receber um tratamento de prevenção, chamado de quimioprofilaxia, com os remédios antimaláricos, como Doxiciclina, Mefloquina ou Cloroquina.
Todavia, estes remédios possuem fortes efeitos colaterais, por isso o médico costuma indicar este tipo de prevenção para pessoas que possuem maior risco de desenvolverem doença grave, como ir para locais com elevados índices de transmissão ou quando a pessoa possui alguma doença que pode ter maiores complicações com a infecção.
Estes medicamentos só devem ser usados após indicação médica e geralmente são iniciados 1 dia antes da viagem e persistem por mais alguns dias ou semanas após o retorno.
































