Qué es:
La leishmaniasis cutánea humana, conocida popularmente como “úlcera de los chicleros”, es una enfermedad infecciosa causada por el protozoario Leishmania, que provoca heridas indoloras en la piel y que se distribuye alrededor del mundo entero.
Esta enfermedad es causada por el piquete de insectos del género Lutzomyia, conocido por diferentes nombres como mosquito, chitre, palimilla, jején, entre otros, que se contamina con la Leishmania después de picar personas o animales portadores de la enfermedad, principalmente perros, gatos y ratones. Conozca más sobre la enfermedad leishmaniasis.
En caso de sospecha de leishmaniasis, es importante consultar a un dermatólogo o infectólogo para que realicen una evaluación de los síntomas y puedan iniciar el tratamiento, que puede consistir en el uso de medicamentos específicos.
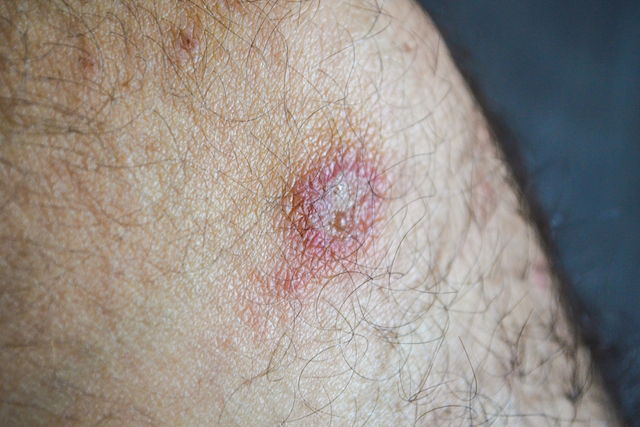
Principales síntomas
Los principales síntomas de la leishmaniasis cutánea son:
- Heridas en la piel con una consistencia dura y bordes elevados;
- Presencia de secreción en la herida;
- Cicatrización lenta de la herida, que puede tomar de 2 a 15 meses para sanar;
- Hinchazón y dolor en los ganglios linfáticos;
- Protuberancias diseminadas por el cuerpo, en algunos casos;
- Enrojecimiento y heridas en las membranas mucosas de las vías respiratorias superiores, que pueden tener secreción y costras.
Además, en algunos casos, en la mucosa nasal puede haber perforación o incluso destrucción del tabique cartilaginoso, y en la boca puede haber perforación del paladar blando.
Posible complicación
Por otra parte, y de forma menos frecuente, también existe la leishmaniasis mucosa, la cual surge, en la mayor parte de los casos, después de la clásica lesión cutánea, y se caracteriza por lesiones destructivas en las mucosas de las vías superiores, como nariz, orofaringe, paladar, labios, lengua, laringe y, más difícilmente, tráquea y parte superior de los pulmones.
La leishmaniasis también puede presentarse en su forma más grave, que es la visceral, también conocida como Kala azar. Esta enfermedad evoluciona de manera muy diferente a la lesihmaniasis cutánea, diseminándose a través del torrente sanguíneo. Vea cómo identificar la leishmaniasis visceral.
Cómo confirmar el diagnóstico
El diagnóstico de la leishmaniasis cutánea debe ser realizado por un dermatólogo o un infectólogo a través de la observación de las lesiones y la evaluación de los signos y síntomas presentados por la persona.
Sin embargo, para confirmar el diagnóstico, se puede recomendar la realización de pruebas específicas para la leishmaniasis, como la Prueba de Intradermica de Montenegro, un examen de aspiración o una biopsia de la lesión para identificar el parásito. En algunos casos, el médico también puede sugerir análisis de sangre, ELISA o PCR.
Cómo se hace el tratamiento
Las lesiones de la leishmaniasis cutánea normalmente cicatrizan sin necesidad de tratamiento. No obstante, en el caso de heridas que aumenten de tamaño, sean muy grandes, se multipliquen o se encuentren en el rostro, manos y articulaciones, se puede recomendar realizar el tratamiento con medicamentos, como cremas e inyecciones, orientados por el dermatólogo.
Los medicamentos de primera elección en el tratamiento de la leishmaniasis son los antimoniales pentavalentes, como el antimoniato de meglumina, realizado en dosis diarias, intramusculares o intravenosas, durante 20 a 30 días.
Si las heridas se infectan durante el proceso de cicatrización, también se puede aconsejar realizar el tratamiento asistido por una enfermera para un mejor cuidado y, así, evitar que la herida empeore.
Además, después de la cicatrización, las cicatrices pueden permanecer en la piel y provocar cambios estéticos. Por esto, puede ser necesario hacer un seguimiento psicológico o recurrir a la cirugía plástica para tratar los cambios en el rostro, por ejemplo.
Cómo prevenir
Para evitar la transmisión de la leishmaniasis, es importante invertir en actitudes individuales y colectivas, tales como las siguientes:
- Usar repelente cuando esté en ambientes donde el mosquito se encuentre, y evitar exposición en los horarios de mayor intensidad de mosquitos;
- Utilizar mosquiteros de malla fina y colocarlos en puertas y ventanas;
- Mantener terrenos y jardines cercanos limpios, removiendo escombros y suciedad, y podar árboles para disminuir la humedad, pues ayuda a la reproducción de mosquitos y moscas;
- Evitar desechos orgánicos en el suelo para no atraer animales, como ratas, que pueden contener enfermedades;
- Mantener los animales domésticos fuera de la casa durante la noche para reducir la atracción de los mosquitos y moscas a este ambiente;
- Evitar construir casas con distancia menor de 4000 o 5000 metros del bosque.
Asimismo, ante la presencia de heridas que no cicatrizan fácilmente, y que pueden indicar esta enfermedad, es importante buscar atención en el centro de salud para que se identifiquen las causas y se inicie el tratamiento adecuado rápidamente.






























