Qué es:
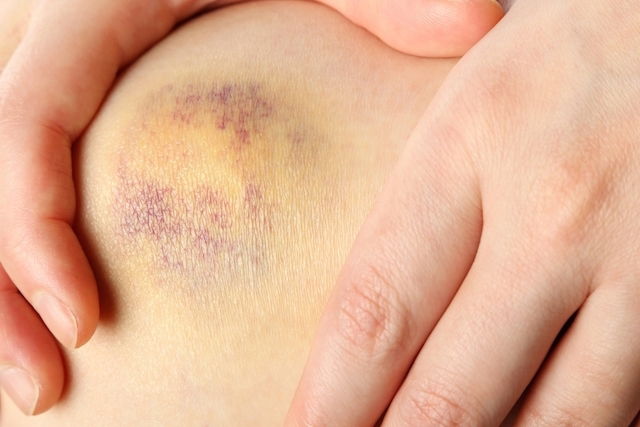
La equimosis es la extravasación de sangre de los vasos sanguíneos de la piel, los cuales se rompen y forman un área de color morado, y suele estar relacionada con traumatismos, contusiones o efecto secundario de ciertos medicamentos, por ejemplo.
Esta situación puede durar de 1 a 3 semanas y, en este período, ocurre un cambio de coloración de morado a amarillo verdoso. En la mayoría de los casos, la equimosis no necesita tratamiento específico; sin embargo, si surge de forma frecuente, es importante buscar un médico general o hematólogo.
El diagnóstico de las causas de la misma se basa en la realización de análisis de laboratorio mediante un hemograma y en la observación de los niveles de plaquetas y de los factores de coagulación de la sangre. Por otra parte, en los casos de sospecha de fractura ósea, el médico también podrá solicitar exámenes como radiografías o resonancia magnética.
Principales causas
Las principales causas de la equimosis son:
1. Contusión
La causa principal de la equimosis son las contusiones o lesiones que ocurren al practicar actividad deportiva o en casos de accidentes domésticos, escolares, laborales o de tránsito. Las contusiones pueden ocurrir en cualquier región del cuerpo y provocan rotura de los vasos sanguíneos superficiales, causando el surgimiento de equimosis.
Qué hacer: generalmente, la equimosis desaparece de forma espontánea; no obstante, si el área afectada presenta dolor, pueden utilizarse compresas frías o hielo en la zona de la lesión en las primeras 24 a 48 horas y compresas calientes luego de dicho período, o tomar antiinflamatorios como el ibuprofeno, por ejemplo.
2. Cirugías
La equimosis puede surgir en el posoperatorio de cirugías plásticas, como lipoaspiración, abdominoplastia o rinoplastia, debido al traumatismo mecánico sobre la piel, o en cirugías que requieren cortes o incisiones, causando la rotura de los vasos sanguíneos y la extravasación de sangre en la piel.
Qué hacer: en el caso de las cirugías de lipoaspiración o abdominoplastia, el uso de cintas de compresión o drenaje linfático disminuye la presión en los vasos sanguíneos y ayuda a prevenir la equimosis. Si la cirugía fue ejecutada en el rostro, como la rinoplastia, se debe tener el cuidado de acostarse con la cabeza más inclinada, por encima de la altura del corazón. En estos casos, también pueden aplicarse compresas frías en la zona en las primeras 48 horas para contraer los vasos sanguíneos, reduciendo el sangrado local y el surgimiento de equimosis.
Conozca los pasos para hacer drenaje linfático en casa.
3. Fracturas en los huesos
Generalmente, al fracturarse un hueso, puede ocurrir rotura de los tejidos de la piel alrededor del mismo, generando el surgimiento de equimosis en zonas cercanas a la fractura. Por otra parte, la fractura de la base del cráneo o de los huesos del rostro, por ejemplo, puede ocasionar la aparición de equimosis periorbitaria, en la cual surge una mancha morada alrededor de los ojos, signo conocido como "ojos de mapache".
Qué hacer: es importante buscar ayuda médica en el casos de sospecha de fractura ósea para inmovilizar la región afectada. No obstante, para reducir la hinchazón y el sangrado local, se puede elevar la extremidad y aplicar compresas frías o hielo para evitar la formación de equimosis y controlar el dolor y la hinchazón.

4. Varices
En el caso de las varices, también conocidas como venas varicosas, la equimosis puede ocurrir gracias a la mayor fragilidad de los vasos sanguíneos, siendo más común en personas mayores, o debido a otros factores como permanecer de pie por tiempo prolongado, obesidad o embarazo, por ejemplo.
Qué hacer: se pueden emplear medias de compresión para ayudar a prevenir la equimosis y, en los casos más graves, pueden ser necesarias inyecciones o cirugía láser en la zona donde las venas están dilatadas.
Conozca más sobre el tratamiento para las varices.
5. Uso de medicamentos
Ciertos medicamentos anticoagulantes, como el ácido acetilsalicílico o la warfarina, alteran el tiempo de formación de coágulos sanguíneos, los cuales son importantes para interrumpir hemorragias, y en casos de golpes y contusiones, puede ocurrir equimosis con mayor frecuencia.
Qué hacer: se puede aplicar una compresa fría en la zona para reducir el sangrado y evitar el aumento de la equimosis. Durante el uso de anticoagulantes, es importante hacerlo bajo supervisión médica y mediante la realización de análisis de sangre de forma regular para evitar cualquier descontrol en la coagulación sanguínea, y comunicarle al médico en caso de que surjan equimosis frecuentes o sin razón aparente.
6. Plaquetas bajas
Las plaquetas son importantes para formar el coágulo que es responsable por detener hemorragias. Cuando ocurre una disminución de la cantidad de plaquetas, situación conocida como trombocitopenia o plaquetopenia, puede surgir la equimosis.
Qué hacer: lo ideal es no llevar a cabo actividades que exijan esfuerzo o deportes de contacto para evitar la formación de equimosis. En el caso de trombocitopenia ya diagnosticada por el médico, se debe tener un seguimiento riguroso para controlar los niveles de las plaquetas. Una dieta rica en ácido fólico y vitamina B12 puede contribuir a la reducción del surgimiento de la equimosis, pues estos nutrientes aumentan la formación de células sanguíneas y plaquetas.
Conozca una lista de alimentos ricos en vitamina B12.
7. Hemofilia
La hemofilia es una enfermedad rara caracterizada por la deficiencia de factores de coagulación, los cuales son importantes para formar coágulos e interrumpir hemorragias. En este caso, esta deficiencia puede ocasionar equimosis de forma más fácil.
Qué hacer: se deben evitar situaciones que pueden provocar sangrados, como actividades físicas de contacto y de impacto, y el uso de medicamentos anticoagulantes como ácido acetilsalicílico o warfarina, y corticoides como dexametasona o betametasona, por ejemplo, con el objetivo de prevenir el surgimiento de equimosis. En los casos más graves de hemofilia, pueden ser necesarias transfusiones sanguíneas, por lo que se debe consultar de forma regular al médico hematólogo para controlar esta enfermedad.
8. Leucemia
La leucemia ocurre por disminución de la formación de glóbulos blancos por parte de la médula ósea, interfiriendo en la función normal de la misma y en la formación de plaquetas, lo que puede generar sangrados y el surgimiento de equimosis.
Qué hacer: generalmente, la aparición de equimosis es un síntoma común de las leucemias. En el caso de equimosis frecuentes, diseminadas por todo el cuerpo y sin motivo aparente como contusiones o golpes, se debe buscar ayudar médica para diagnosticar e iniciar el tratamiento, el cual suele realizarse mediante quimioterapia.
9. Dengue
El dengue es una infección viral transmitida por el mosquito Aedes aegypti que puede ocasionar trastornos en la coagulación sanguínea, causando el surgimiento de equimosis.
Qué hacer: por lo general, las equimosis están acompañadas de otros síntomas como dolor de cabeza, dolor en el cuerpo, dolor en los ojos y fiebre, por ejemplo, y duran alrededor de 7 días. En el caso de sospecha de dengue, se debe guardar reposo y consultar al médico para que realice análisis de sangre e indique el tratamiento más adecuado, el cual es realizado con analgésicos como el paracetamol, o antipiréticos como la dipirona, por ejemplo, e hidratación.
¿Cuál es la diferencia entre equimosis y hematoma?
La equimosis y el hematoma son dos tipos de hemorragia que se caracterizan por el sangrado debido a la rotura de vasos sanguíneos. Sin embargo, en la equimosis ocurre rotura de los vasos más superficiales de la piel, mientras que en el hematoma ocurre rotura de los vasos más profundos y puede afectar músculos y capas más internas, además de la formación de un bulto endurecido en la zona y el surgimiento de dolor.






























