O antibiograma é um teste que determina o perfil de sensibilidade e resistência de bactérias e fungos aos antibióticos. Através do resultado do antibiograma o médico pode indicar qual antibiótico mais indicado para tratar a infecção, evitando, assim, o uso de antibióticos desnecessários e o surgimento de resistência.
O antibiograma, também conhecido por Teste de Sensibilidade a Antimicrobianos ou exame TSA, normalmente é realizado após a identificação de microrganismos em grande quantidade no sangue, urina, fezes e tecidos.
Assim, de acordo com o microrganismo identificado e perfil de sensibilidade, o médico pode indicar o antibiótico mais adequado para o tratamento, dose e tempo de uso.
Para que serve
O exame TSA ou antibiograma serve para identificar a quais antibióticos os microrganismos são sensíveis e resistentes, sendo útil para que o médico indique o melhor antibiótico para o tratamento da infecção, principalmente nos casos em que a pessoa teve infecção pelo mesmo microrganismo mais de uma vez.
Por que é necessário identificar o antibiótico correto?
O uso de antibióticos que não são adequados e eficazes para um microrganismos atrasa a recuperação da pessoa, trata parcialmente a infecção e favorece o desenvolvimento de mecanismos de resistência microbiano, tornando a infecção mais difícil de ser tratada.
Por este mesmo motivo, é muito importante não utilizar antibióticos sem a orientação do médico e de forma desnecessária, pois isto pode acabar por selecionar microrganismos mais resistentes aos antibióticos, diminuindo as opções de remédios para combater as infecções.
Marque uma consulta com o médico mais próximo, usando a ferramenta a seguir, para avaliar a necessidade de realizar um antibiograma:
Como é feito o antibiograma
Para realizar o antibiograma não é necessário qualquer preparo, sendo apenas necessária uma amostra de sangue, urina, saliva, catarro, fezes ou células do órgão contaminado por microrganismos, de acordo com a orientação do médico. No laboratório, as amostras são processadas e cultivadas para avaliar o crescimento dos microrganismos.
Tipos de antibiograma
O antibiograma pode ser realizado de duas maneiras:
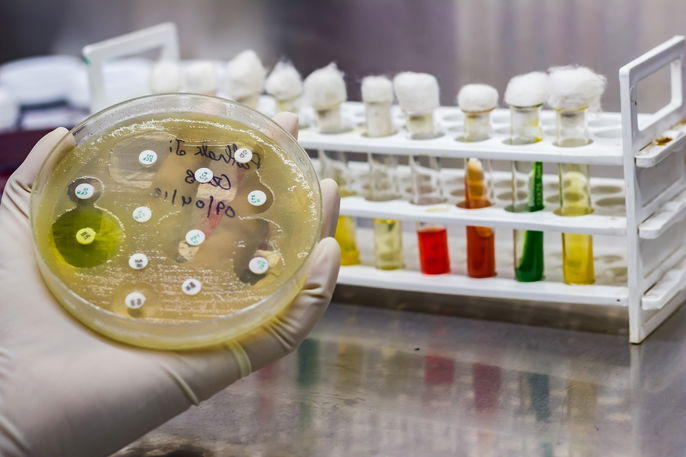
- Antibiograma por difusão em agar: neste procedimento são colocados pequenos discos de papel que contêm diferentes antibióticos em uma placa com meio de cultura apropriado para crescimento do agente infeccioso. Após alguns dias, é verificado se houve ou não crescimento em volta do disco. Na ausência de crescimento ao redor do disco, diz-se que o microrganismo é sensível àquele antibiótico, sendo considerado o mais indicado para o tratamento da infecção;
- Antibiograma baseado em diluição: neste procedimento existe um recipiente com concentrações diferentes de antibiótico, onde são colocados os microrganismos que serão analisados, e é determinada a Concentração Mínima Inibitória (CMI) do antibiótico. O recipiente em que não foi observado crescimento microbiano corresponde à dose do antibiótico que deve ser utilizada no tratamento, já que impediu o desenvolvimento do microrganismo.
Atualmente, nos laboratórios o antibiograma é realizado por um equipamento em que são feitos testes de resistência e sensibilidade. O laudo liberado pelo equipamento informa quais os antibióticos que o agente infeccioso foi resistente e quais foram eficazes no combate do microrganismo e em qual concentração.
Urocultura com antibiograma
A infecção urinária é uma das infecções mais comuns em mulheres, principalmente, e em homens. Por isso, é comum que os médicos solicitem além do exame de urina tipo 1, o EAS, e a urocultura acompanhada de antibiograma. Dessa forma, o médico consegue verificar se há qualquer alteração na urina que seja indicativo de problemas nos rins, através do EAS, e a presença de fungos ou bactérias no trato urinário que possam indicar infecção, por meio da urocultura.
Caso seja verificada a presença de bactéria na urina, é realizado a seguir o antibiograma para que o médico possa saber qual o antibiótico mais indicado para tratamento. No entanto, no caso de infecções urinárias, o tratamento com antibiótico só é recomendado quando a pessoa apresenta sintomas para evitar o desenvolvimento de resistência microbiana. Veja mais sobre a urocultura com antibiograma.
Como entender o resultado
De forma geral, é indicado no laudo:
- Sensível ou S, que indica que o microrganismo é sensível ao antibiótico testado, podendo ser indicado para o tratamento;
- Resistente ou R, que indica que o microrganismo é resistente ao antibiótico testado, não devendo ser indicado pelo médico.
O resultado do TSA pode demorar até cerca de 3 a 5 dias e é obtido através da análise do efeito dos antibióticos no crescimento dos microrganismos. O antibiótico que inibir o crescimento microbiano é o indicado para tratar a infecção, mas caso seja verificado crescimento, indica que o microrganismo em questão não é sensível àquele antibiótico, ou seja, resistente.
Dependendo do tipo de exame TSA realizado, é possível também observar a Concentração Mínima Inibitória (CMI ou MIC) do antibiótico, que é útil para que o médico avalie qual a concentração do antibiótico que foi eficaz no combate ao agente infeccioso. É importante que o CMI seja avaliado pelo médico, pois pode variar de acordo com o antibiótico a ser testado e o microrganismo que foi identificado.
Por exemplo, se for indicado no laudo que o antibiótico tem um CMI de 0,025, significa que doses baixas desse antibiótico são muito eficazes contra o microorganismo em questão. Por outro lado, se o CMI do antibiótico for mais elevado, por exemplo de 4, significa que são necessárias doses maiores do mesmo antibiótico para combater o microrganismo.
































