La tiña inguinal (Tinea cruris) es la infección por hongos más común en la ingle o entrepierna. Se caracteriza por manchas rojizas o pardas, picazón intensa, descamación y, en algunos casos, ampollas alrededor de la lesión. Esta zona es propensa a la proliferación de hongos debido al calor y la humedad acumulados.
Aunque puede afectar a mujeres, es más común en hombres, sobre todo en personas que practican deportes, sudan en exceso, tienen sobrepeso o presentan diabetes descompensada. Estas condiciones facilitan la aparición de hongos en los pliegues de la piel.
El tratamiento suele incluir cremas o ungüentos antifúngicos como miconazol, ketoconazol, clotrimazol o terbinafina, recetados por un médico general o dermatólogo. También se recomienda secar bien la piel después del baño, evitar la ropa ajustada y mantener una buena higiene para favorecer la recuperación y prevenir recaídas.
Lea también: ¿La tiña inguinal se contagia por relaciones sexuales? tuasaude.com/es/medico-responde/tina-inguinal-se-contagia-por-relaciones-sexuales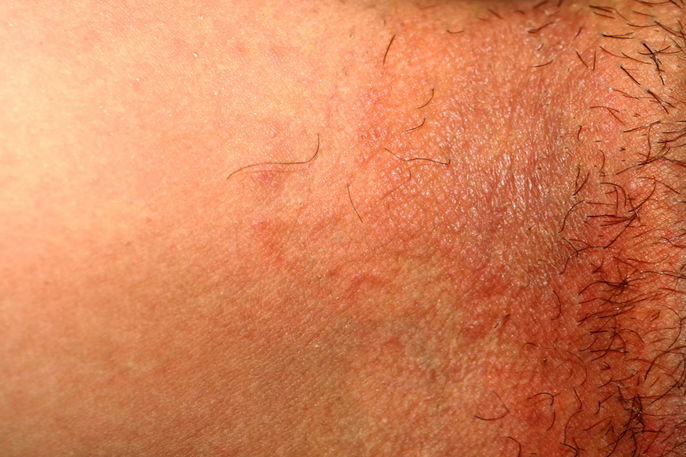
Principales síntomas
Los síntomas de los hongos en la ingle más comunes son:
- Mancha rojiza o parda en la ingle;
- Descamación de la lesión;
- Comezón intensa en la ingle;
- Aparición de ampollas alrededor de la mancha, en algunos casos.
Asimismo, estos síntomas también pueden surgir en la parte interna de los muslos, genitales y nalgas.
Además de esto, en algunos casos, los síntomas pueden estar acompañados de secreción intensa, heridas u olor fétido, pudiendo tratarse de una micosis causada por el hongo Candida Albicans. Vea también cómo identificar y tratar la candidiasis en la piel.
En estas ocasiones, lo ideal es acudir al dermatólogo para que sea evaluada la lesión e indique el tratamiento más adecuado.
Qué puede causar los hongos en la ingle
Los principales hongos causantes de la micosis en la ingle son:
- Tinea cruris.
- Candida sp.
- Hongos del género Epidermophyton.
- Hongos del género Microsporum.
Estos hongos pueden encontrarse de forma natural en la piel, principalmente en las zonas sin vello, sin causar ningún signo o síntoma.
Quién tiene mayor riesgo
Algunos factores que pueden favorecer el desarrollo de hongo en la ingle son:
- Uso de ropa interior ajustada.
- Sudoración excesiva.
- Higiene personal deficiente.
- Utilización prolongada de ropa interior húmeda.
Además, las personas con mayor predisposición a desarrollar esta infección son aquellas con obesidad, debido a los pliegues cutáneos más profundos; los deportistas, que están en contacto frecuente con el sudor y la humedad; y las personas con diabetes no controlada, quienes presentan una mayor susceptibilidad a las infecciones y una cicatrización más lenta.
Cómo se realiza el diagnóstico
El diagnóstico del hongo en la ingle lo realiza el dermatólogo inicialmente a través de la evaluación clínica de los síntomas que presenta la persona.
Además, para confirmar el diagnóstico y el hongo responsable de la infección, el médico puede realizar un raspado de la región, que debe ser analizado en el laboratorio.
Cómo se realiza el tratamiento
Las principales opciones para tratar los hongos en la ingle son:
1. Cremas antifúngicas
La principal forma de tratamiento para acabar con la tiña inguinal o cualquier micosis en la región es el uso de cremas antifúngicas, como terbinafina, miconazol, clotrimazol, fluconazol, ketoconazol o imidazol, por ejemplo.
Estos medicamentos pueden conseguirse en forma de pomada, loción o spray, para facilitar su aplicación sobre el área afectada, de acuerdo con la necesidad de cada persona, y deben ser utilizados durante 3 a 4 semanas o según la indicación del médico.
2. Medicamentos por vía oral
Además de las cremas, también hay la opción de utilizar antifúngicos por vía oral en forma de pastillas, tabletas o comprimidos, por lo que el dermatólogo podría indicar la ingesta de medicamentos como el ketoconazol, itraconazol, fluconazol o terbinafina, por ejemplo.
Lea también: Antifúngicos: qué son, para qué sirven y tipos tuasaude.com/es/antifungicosEste tipo de medicamentos por vía oral son indicados por el médico solo en aquellos casos donde las lesiones son muy grandes o cuando no hay mejoría después del uso correcto de las pomadas, pudiendo ser recetados durante un período entre 1 a 4 semanas.
3. Tratamiento casero
Las opciones de tratamiento casero sirven para complementar el tratamiento indicado por el médico, debido a que ayudan a prevenir la aparición de estos hongos o a facilitar la recuperación de forma más rápida. Estas opciones son:
- Utilizar talcos que contengan antifúngicos o no, para ayudar a secar las lesiones supurativas y a disminuir la fricción de la piel;
- No usar ropas muy apretadas o que causen fricción de la piel afectada;
- Evitar el calor y la humedad;
- Lavar la región afectada con una solución de té de ajo, varias veces al día;
- Hacer compresas con una solución de té de manzanilla, alrededor de 3 veces al día, en casos sonde la infección presente secreciones;
- No permanecer con ropa íntima mojada durante mucho tiempo;
- Cambiarse de ropa diariamente y siempre que se bañe;
- Secarse bien con la toalla después de bañarse, y no compartirlas;
- Usar ropa íntima de algodón para que la piel pueda airearse de forma adecuada.
Además de esto, si hay animales en casa, es importante observarlos debido a que también deben ser tratados si presentan alguna micosis, para evitar que vuelva a ocurrir la infección.






























