A Síndrome das Pernas Inquietas é um distúrbio neurológico que provoca uma urgência incontrolável de mover as pernas, geralmente acompanhada de desconforto, formigamento ou sensação de inquietação. Os sintomas pioram à noite e ao ficar em repouso, interferindo diretamente na qualidade do sono e no bem-estar durante o dia. Muito além de um incômodo passageiro, a condição tem causas neurológicas e metabólicas identificáveis, ligadas principalmente ao metabolismo do ferro e ao sistema dopaminérgico no cérebro.
O que é a Síndrome das Pernas Inquietas?
Também chamada de doença de Willis-Ekbom, a condição é caracterizada por um impulso irresistível de movimentar as pernas, que surge em momentos de descanso e melhora temporariamente com o movimento. Pode acometer também os braços em casos mais avançados, afetando de forma importante a qualidade do sono.
O distúrbio é mais frequente em mulheres e tende a surgir ou se intensificar após os 40 anos. Pode ter origem primária, sem causa identificável, ou secundária, associada a outras condições como anemia por deficiência de ferro, gravidez, doença renal crônica e uso de determinados medicamentos.
Quais são os principais sintomas?
Os sinais variam em intensidade, mas seguem um padrão característico que ajuda no diagnóstico. Identificar o conjunto de manifestações é importante para diferenciar de outras condições, como cãibras noturnas ou neuropatias:
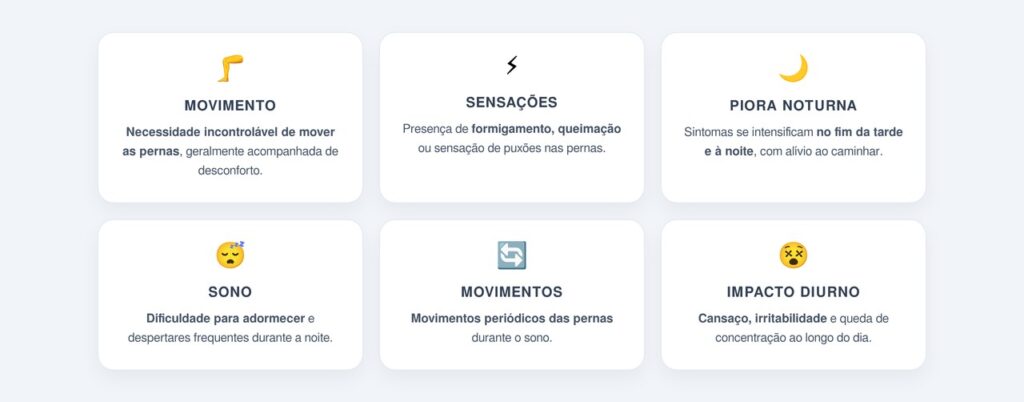
Quando o quadro é persistente, é importante investigar causas associadas, já que a anemia e outras alterações nos níveis de ferritina são gatilhos frequentes do distúrbio.
Quais são as causas e os fatores desencadeantes?
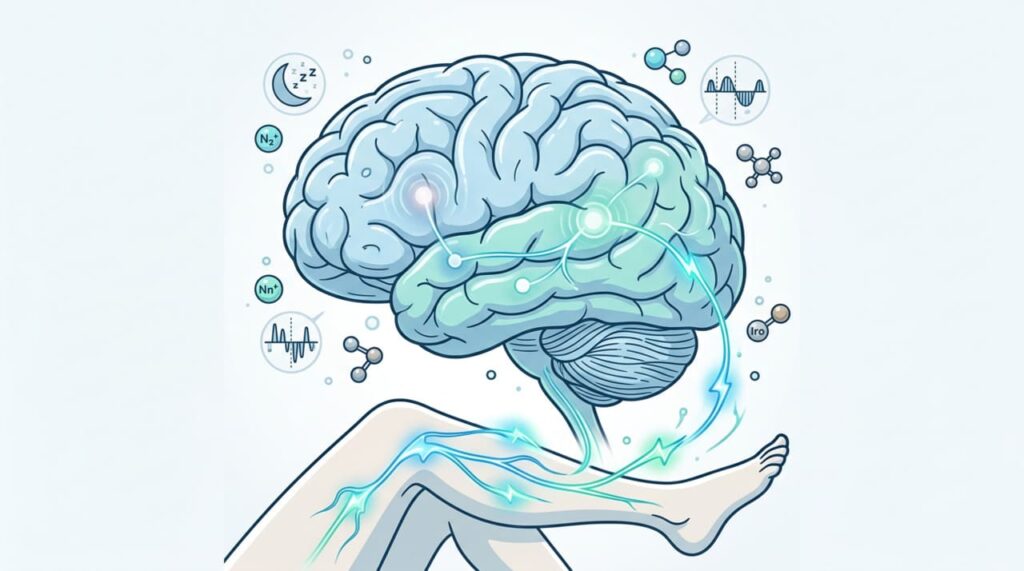
A condição envolve uma combinação de fatores genéticos, neuroquímicos e metabólicos. A baixa disponibilidade de ferro em regiões específicas do cérebro prejudica o funcionamento da dopamina, neurotransmissor que controla os movimentos e o ciclo de sono.
Entre os fatores que podem desencadear ou intensificar as crises estão a gravidez, especialmente no terceiro trimestre, a doença renal crônica, o diabetes, o uso de antidepressivos e antieméticos, além de hábitos como consumo excessivo de cafeína, álcool e tabaco. Identificar e tratar essas condições costuma reduzir significativamente os sintomas.
Como um estudo científico comprova essa relação?
As evidências sobre a origem do distúrbio vêm de décadas de pesquisa envolvendo neuroimagem, análise do líquido cefalorraquidiano e estudos em modelos animais. Esses achados ajudaram a consolidar uma compreensão mais clara dos mecanismos envolvidos e orientaram novos tratamentos.
Segundo a revisão Iron, dopamine, genetics, and hormones in the pathophysiology of restless legs syndrome, publicada no Journal of Neurology, estudos de neuroimagem mostram de forma consistente redução dos níveis de ferro em regiões cerebrais como substância negra e tálamo em pacientes com o distúrbio, acompanhada de alterações no sistema dopaminérgico nessas mesmas áreas, o que explica a resposta clínica tanto à reposição de ferro quanto a medicamentos dopaminérgicos.
Como aliviar os sintomas e melhorar o sono?
O controle do distúrbio envolve uma combinação de ajustes de estilo de vida, reposição de nutrientes e, quando necessário, uso de medicamentos específicos. A abordagem deve ser individualizada, com acompanhamento médico para identificar causas de base e definir a melhor conduta. Entre as estratégias com melhor embasamento científico estão:
- Correção da deficiência de ferro, quando confirmada pela avaliação da ferritina
- Higiene do sono, com horários regulares e ambiente escuro e silencioso
- Atividade física moderada, evitando exercícios intensos antes de dormir
- Alongamentos, banhos mornos e massagens nas pernas ao fim do dia
- Redução de cafeína, álcool e tabaco, especialmente à noite
- Revisão de medicamentos que podem agravar os sintomas, junto ao médico
Em casos persistentes, o médico pode indicar medicamentos dopaminérgicos, anticonvulsivantes específicos ou suplementação de ferro intravenosa. O cuidado com a qualidade do sono é essencial, já que noites mal dormidas agravam sintomas e aumentam o risco de problemas associados, como insônia crônica, ansiedade e queda no desempenho cognitivo.
Este conteúdo tem caráter exclusivamente informativo e não substitui a avaliação, o diagnóstico ou o tratamento realizados por um médico especialista. Em caso de sintomas persistentes de desconforto nas pernas ou alterações no sono, procure orientação profissional qualificada.