A visão tradicional de que consumir muito açúcar é a única causa da resistência à insulina vem sendo revista pela endocrinologia moderna. A inflamação crônica de baixo grau, silenciosa e persistente, interfere diretamente nos receptores celulares e impede a entrada eficaz da glicose nas células, mesmo em pessoas com consumo moderado de carboidratos. Entender esse mecanismo abre caminho para estratégias mais eficazes de prevenção do diabetes tipo 2 e da síndrome metabólica.
O que é inflamação crônica de baixo grau?
Trata-se de um estado inflamatório persistente, de intensidade leve, que não produz sintomas típicos como febre ou dor. Ela se caracteriza pela circulação constante de citocinas pró-inflamatórias, como TNF-alfa, interleucina-6 e proteína C-reativa, liberadas principalmente pelo tecido adiposo e pelo sistema imune.
Diferente da inflamação aguda, que é uma resposta útil e de curta duração, a inflamação crônica mantém o organismo em estado contínuo de alerta metabólico. Esse cenário compromete progressivamente a sinalização hormonal e prepara o terreno para doenças cardiovasculares, diabetes e obesidade.

Como a inflamação bloqueia os receptores de insulina?
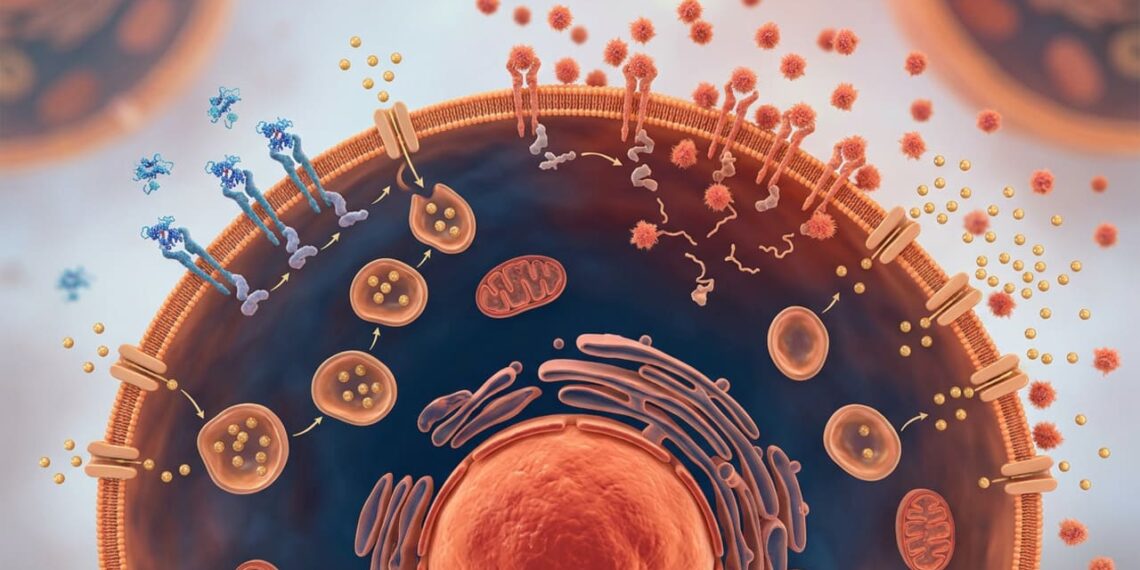
Quando as citocinas inflamatórias se ligam às células musculares, hepáticas e adiposas, elas ativam vias intracelulares que fosforilam o substrato do receptor de insulina em sítios errados. Esse processo reduz a capacidade do receptor de responder corretamente ao hormônio.
Como consequência, a glicose permanece na corrente sanguínea, mesmo com produção normal de insulina pelo pâncreas. O organismo compensa produzindo quantidades maiores do hormônio, o que gera hiperinsulinemia e acelera o surgimento da resistência à insulina mesmo antes de qualquer alteração perceptível na glicemia.
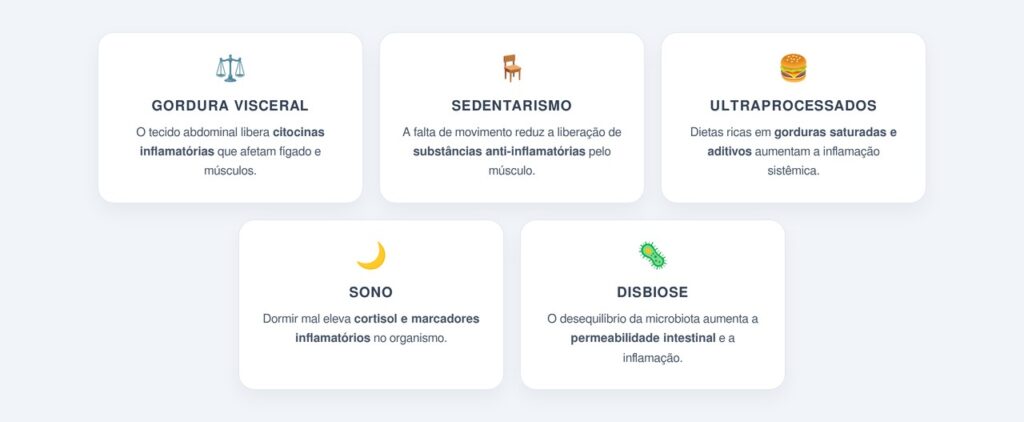
Quais são as principais fontes de inflamação sistêmica?
A inflamação crônica não surge de um único fator, mas sim da combinação de hábitos e condições que se reforçam ao longo do tempo. Entre as principais fontes estudadas em endocrinologia e metabolismo, destacam-se:
Como um estudo científico comprova essa relação?
As evidências sobre o papel da inflamação na resistência à insulina vêm se consolidando há décadas em publicações de referência. Segundo a revisão Inflammation and insulin resistance, publicada no The Journal of Clinical Investigation e indexada na base PubMed, o aumento da adiposidade ativa respostas inflamatórias no tecido adiposo e no fígado, com maior produção de citocinas e recrutamento de macrófagos.
Os autores destacam que esse ambiente inflamatório interfere diretamente na sinalização da insulina, constituindo um dos principais mecanismos fisiopatológicos da síndrome metabólica e do diabetes tipo 2, mesmo em pessoas sem consumo excessivo de açúcar.
Como reduzir a inflamação e melhorar a sensibilidade à insulina?
Estratégias simples, quando mantidas de forma consistente, reduzem marcadores inflamatórios e restauram a função dos receptores celulares. Entre as medidas com maior respaldo científico, destacam-se a prática regular de atividade física, principalmente treinos combinados de força e aeróbico, a adoção de padrões alimentares como a dieta mediterrânea, rica em fibras, azeite de oliva e peixes, o controle da circunferência abdominal, o sono adequado e a redução do estresse crônico.
Diante de sinais como cansaço persistente, ganho de peso abdominal ou escurecimento da pele no pescoço, é fundamental buscar avaliação com endocrinologista para investigar possíveis alterações metabólicas e definir a conduta adequada.
Este conteúdo tem caráter meramente informativo e não substitui a avaliação, o diagnóstico ou o tratamento realizados por um médico. Em caso de suspeita de resistência à insulina ou outras alterações metabólicas, procure orientação de um profissional de saúde qualificado.