Interromper ou adiar o ciclo menstrual é uma possibilidade clínica segura, desde que realizada sob supervisão médica e com métodos validados pela ciência. Seja por conveniência, para o tratamento de condições como a endometriose ou para reduzir sintomas de fluxo intenso, o uso estratégico de hormônios permite o controle do endométrio. Compreender as formas seguras de parar a menstruação e manejar o período menstrual é fundamental para garantir a saúde reprodutiva e o bem-estar hormonal sem riscos desnecessários ao organismo.
Como os anticoncepcionais orais interrompem o ciclo?
O uso contínuo de pílulas anticoncepcionais combinadas é o método mais comum para evitar a descamação do útero. Ao eliminar a pausa entre as cartelas, mantém-se o suporte de progestagênio, impedindo a queda hormonal que levaria ao sangramento por privação.
O estudo clássico “Combined oral contraceptives: continuous vs. cyclic” (2014), disponível na Cochrane Library/PubMed, comprova que o uso contínuo apresenta eficácia contraceptiva idêntica ao uso cíclico. A pesquisa reforça que mulheres que optam por não menstruar relatam melhora significativa em sintomas como cefaleia e dismenorreia.
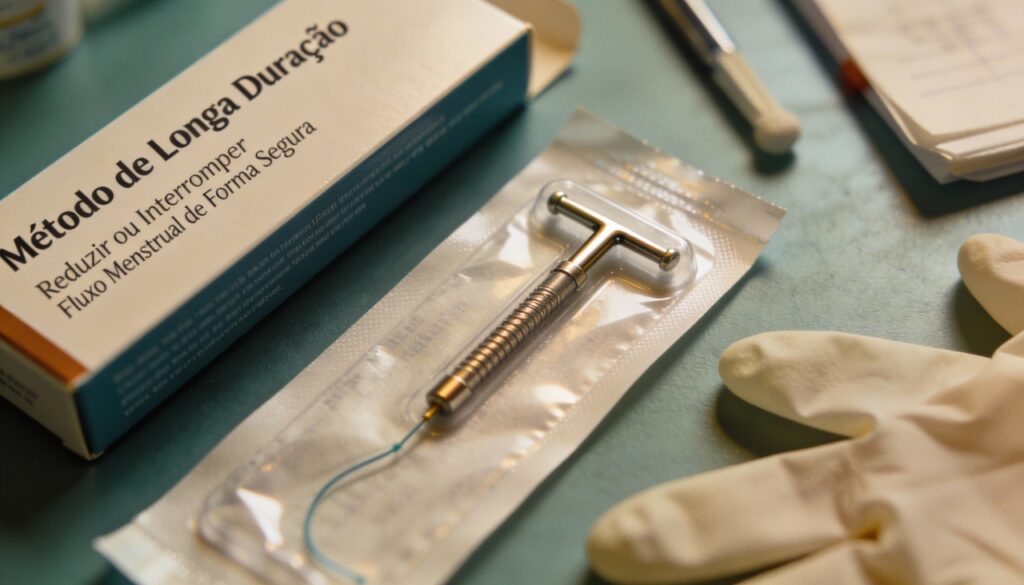
Quais são as opções hormonais de longa duração?
Existem métodos de longa ação (LARC) que promovem a amenorreia, a ausência de menstruação, por períodos de 3 a 10 anos. Estes dispositivos atuam promovendo a atrofia do endométrio, tornando o sangramento escasso ou inexistente conforme a adaptação do organismo.
Conforme evidências detalhadas no estudo “Long-acting reversible contraception” (2016), as principais opções seguras incluem:
- DIU hormonal (Levonorgestrel), que reduz o fluxo em até 90% após 6 meses;
- Implante subcutâneo de etonogestrel, que inibe a ovulação de forma constante;
- Injeção trimestral de acetato de medroxiprogesterona de depósito (AMPD);
- SIU (Sistema Intrauterino) de liberação controlada, focado em amenorreia clínica.
Como funcionam os medicamentos para fluxo intenso?
Em situações onde o objetivo é a redução imediata de um sangramento excessivo, utilizam-se agentes antifibrinolíticos. O ácido tranexâmico é o padrão-ouro, atuando na estabilização dos coágulos no revestimento uterino sem interferir no eixo hormonal da paciente.
Segundo o estudo “Tranexamic acid for heavy menstrual bleeding” publicado na PubMed, este fármaco reduz a perda sanguínea em até 50%. É uma alternativa segura para mulheres que possuem contraindicações ao uso de estrogênio ou que buscam uma solução não hormonal.

Existem formas naturais de parar a menstruação?
Diferente dos métodos farmacológicos, não existem evidências científicas que comprovem que intervenções dietéticas ou chás possam suspender o ciclo menstrual. Confira alternativas naturais que podem ajudar a controlar o fluxo menstrual na tabela abaixo:
| Fator de Influência | Capacidade de Controle | Fundamentação Científica |
|---|---|---|
| Estresse e Dieta | NÃO VOLUNTÁRIO | Afetam a regularidade de forma indireta, mas não permitem manipulação previsível ou segura. |
| Estabilização Hormonal | MECANISMO DE MANIPULAÇÃO | Via primária para ajuste do ciclo através do controle do eixo hipotálamo-hipófise-gonadal. |
| Via da Coagulação | MECANISMO DE MANIPULAÇÃO | Atuação direta na hemostasia uterina para controle de fluxo e duração do sangramento. |
Quais cuidados são necessários ao parar a menstruação?
Interromper a menstruação exige uma análise criteriosa do histórico de riscos trombóticos, conforme as categorias de elegibilidade da OMS. O acompanhamento regular garante que o método escolhido não esteja mascarando patologias como miomas uterinos ou pólipos.
O estudo “Continuous or extended cycle vs. cyclic use of combined oral contraceptives for contraception” (2020), disponível na PubMed, indica que a escolha deve considerar a aceitabilidade de sangramentos de escape (spotting). A supervisão profissional assegura que a transição entre métodos ocorra sem prejuízos ao equilíbrio endócrino e à densidade mineral óssea.
Lembre-se: este conteúdo tem caráter informativo e não substitui o diagnóstico profissional. Busque sempre orientação médica especializada antes de iniciar ou alterar qualquer método contraceptivo ou tratamento hormonal.









































