Manter a saúde metabólica em dia depende de um trabalho conjunto entre fígado, pâncreas e células sensíveis à insulina. Quando esse equilíbrio se rompe, a gordura se acumula nos hepatócitos, o pâncreas se sobrecarrega para produzir mais insulina e o corpo entra em um ciclo que abre portas para o diabetes tipo 2. Entender essa conexão ajuda a prevenir doenças crônicas com mudanças simples no estilo de vida.
Como fígado e pâncreas trabalham juntos no metabolismo?
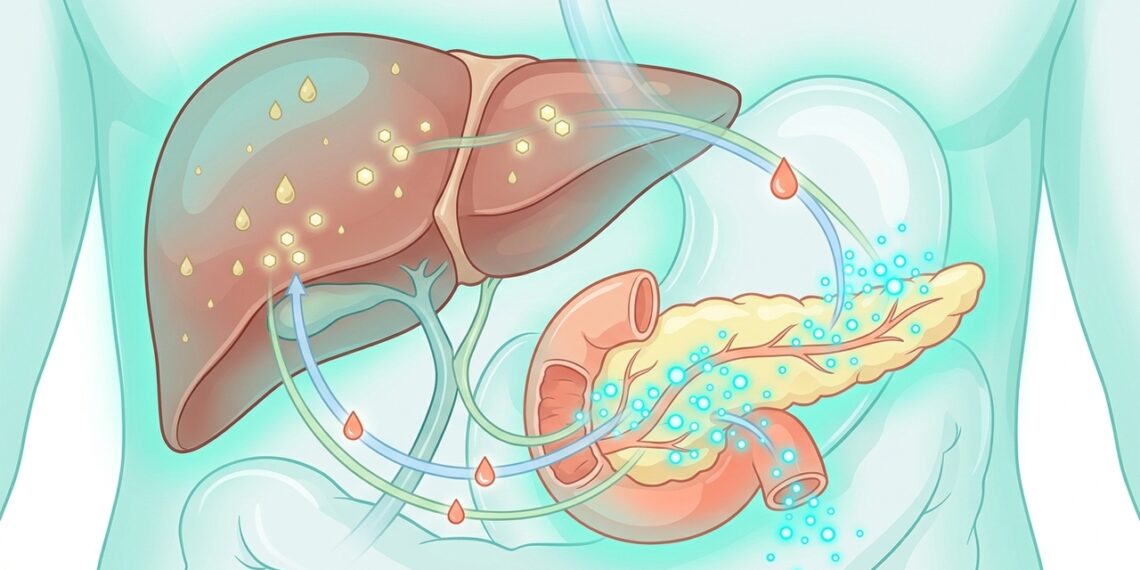
O fígado regula a produção e o armazenamento de glicose, fabrica colesterol, processa gorduras e atua na desintoxicação do organismo. Já o pâncreas produz a insulina, hormônio responsável por colocar a glicose para dentro das células, e o glucagon, que faz o caminho oposto quando o açúcar no sangue está baixo.
Esses dois órgãos se comunicam de forma constante para manter a glicemia estável e o metabolismo de lipídios em equilíbrio. Quando um deles funciona mal, o outro precisa compensar, criando uma sobrecarga que prejudica a saúde metabólica global.
O que acontece quando o fígado acumula gordura?
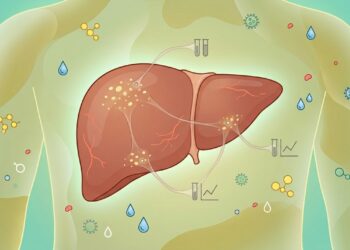
O excesso de açúcar, frutose industrial, álcool e gordura saturada favorece o acúmulo de lipídios nos hepatócitos, condição conhecida como esteatose hepática ou gordura no fígado. Essa alteração desencadeia inflamação local e reduz a sensibilidade das células à insulina.
Com o tempo, o organismo passa a produzir mais insulina para manter a glicemia sob controle, criando um ciclo vicioso. Esse processo aumenta o risco de pré-diabetes, diabetes tipo 2, hipertensão e doenças cardiovasculares, mesmo em pessoas sem sobrepeso evidente.

Por que o pâncreas sobrecarregado leva ao diabetes?
Diante da resistência à insulina, o pâncreas precisa fabricar quantidades cada vez maiores do hormônio para que a glicose entre nas células. As células beta, responsáveis por essa produção, vão se desgastando ao longo dos anos. Os principais sinais dessa sobrecarga incluem:

Estudo na Hepatology explica a tríade fígado, insulina e diabetes
A relação entre fígado gorduroso, resistência insulínica e diabetes tipo 2 vem sendo estudada de forma consistente pela endocrinologia. Segundo a revisão científica Non Alcoholic Fatty Liver Disease, Hepatic Insulin Resistance and Type 2 Diabetes publicada na revista Hepatology, o acúmulo de gordura no fígado é uma das principais causas de resistência hepática à insulina e está fortemente associado ao desenvolvimento do diabetes tipo 2.
A revisão por pares destaca que o controle da gordura hepática, por meio de perda de peso moderada e mudanças alimentares, pode reverter parte da resistência à insulina e preservar a função das células beta do pâncreas, sendo uma abordagem central na prevenção do diabetes.
Como recuperar a sensibilidade à insulina no dia a dia?
A boa notícia é que a saúde metabólica responde de forma rápida a mudanças consistentes no estilo de vida. Pequenos ajustes na alimentação, no movimento corporal e no sono já produzem efeitos sobre o fígado, o pâncreas e a sensibilidade à insulina em poucos meses.
As principais recomendações da endocrinologia incluem:
- Reduzir ultraprocessados, açúcar refinado e bebidas adoçadas com frutose
- Adotar a dieta mediterrânea, rica em azeite, peixes, vegetais e leguminosas
- Praticar atividade física regular, com força e aeróbico, ao menos 150 minutos por semana
- Perder de 5 a 7% do peso corporal, o que melhora significativamente os marcadores metabólicos
- Manter sono adequado, de 7 a 9 horas, para regular hormônios e fome
- Gerenciar o estresse crônico, que eleva o cortisol e a glicemia
O acompanhamento com endocrinologista, hepatologista e nutricionista é fundamental para monitorar exames como glicemia em jejum, hemoglobina glicada, HOMA-IR e enzimas hepáticas. Em casos de síndrome metabólica já instalada, a abordagem multidisciplinar potencializa os resultados e reduz o risco de complicações.
Este conteúdo tem caráter exclusivamente informativo e não substitui a avaliação de um médico, endocrinologista, hepatologista ou nutricionista. Diante de exames alterados, ganho de peso abdominal ou suspeita de resistência à insulina, busque orientação profissional para diagnóstico individualizado e tratamento adequado.