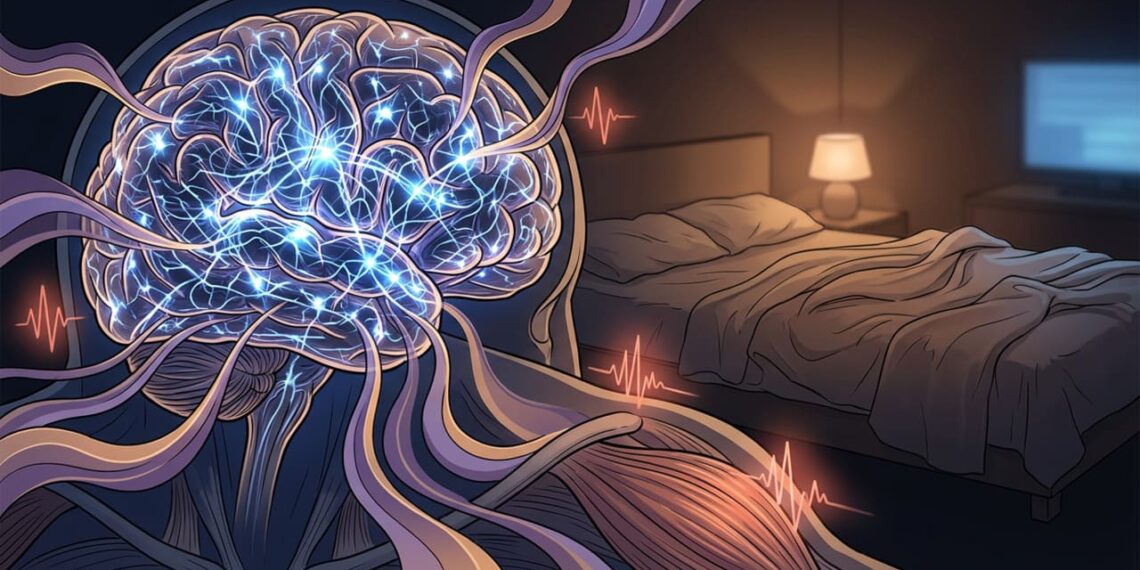
A dificuldade para adormecer ou manter o sono nem sempre é apenas resultado de preocupações pontuais. A insônia crônica está diretamente relacionada à hiperativação do sistema nervoso e ao aumento dos níveis de cortisol, hormônio que deveria estar baixo à noite. Esse desequilíbrio mantém o cérebro em estado de alerta justamente quando o corpo deveria desacelerar, criando um ciclo que se retroalimenta e exige estratégias específicas para ser interrompido.
Como o sistema nervoso atua no sono?
O sono saudável depende do equilíbrio entre o sistema nervoso simpático, responsável pelo estado de alerta, e o parassimpático, que ativa o relaxamento. Durante a noite, o organismo desacelera os batimentos cardíacos, reduz a respiração e libera melatonina para induzir o adormecer.
Quando o sistema simpático permanece ativado por estresse, ansiedade ou hábitos inadequados, o corpo entra em hiperexcitação. Esse estado mantém pensamentos acelerados, tensão muscular e dificulta a transição para o sono profundo, fase em que ocorre a maior parte da recuperação física e mental.
Por que o cortisol elevado prejudica o adormecer?
Em condições normais, o cortisol atinge seu pico pela manhã, fornecendo energia para o início do dia, e cai progressivamente até alcançar o nível mais baixo à noite. Esse ritmo circadiano sinaliza ao organismo que é hora de descansar.
Quando o estresse crônico inverte esse padrão, o hormônio sobe nas horas que deveria estar baixo, mantendo o cérebro em alerta. O resultado é dificuldade para adormecer, despertares frequentes durante a madrugada e sensação de cansaço ao acordar, mesmo após muitas horas na cama, padrão que pode evoluir para insônia persistente.

Quais sinais indicam o ciclo do estresse e insônia?
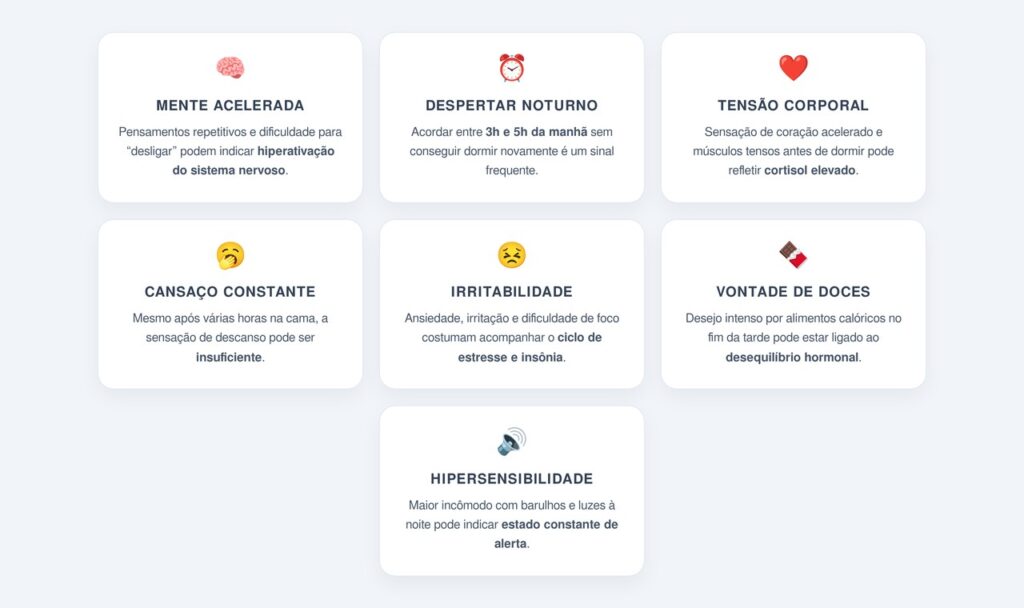
Reconhecer os sintomas que ligam estresse, cortisol elevado e dificuldade para dormir é essencial para interromper o ciclo antes que ele se cronifique. Muitas pessoas convivem com sinais sutis sem associá-los à hiperativação do sistema nervoso.
Os principais sinais incluem:
O que diz a ciência sobre insônia e cortisol?
A relação entre insônia crônica e ativação do eixo do estresse é amplamente documentada. Segundo o estudo Chronic Insomnia Is Associated with Nyctohemeral Activation of the Hypothalamic-Pituitary-Adrenal Axis, publicado na revista científica Journal of Clinical Endocrinology & Metabolism e indexado no PubMed, a insônia está associada ao aumento global da secreção de ACTH e cortisol ao longo das 24 horas.
Os autores concluíram que essa alteração é compatível com um quadro de hiperativação do sistema nervoso central, e não simplesmente de privação do sono. O achado reforça que tratar a insônia exige reduzir a resposta ao estresse, e não apenas aumentar o tempo na cama, abordagem alinhada às orientações da Associação Brasileira do Sono.
Quais estratégias ajudam a quebrar esse ciclo?
A primeira linha de tratamento recomendada por especialistas é a terapia cognitivo-comportamental para insônia, associada à higiene do sono. Manter horários regulares para deitar e acordar, mesmo nos fins de semana, é fundamental para sincronizar o relógio biológico e regular a curva natural do cortisol.
Outras medidas incluem reduzir cafeína após o meio-dia, evitar telas nas duas horas que antecedem o sono, praticar exercícios físicos pela manhã ou tarde, adotar técnicas de respiração diafragmática e criar um ambiente escuro e silencioso. Em casos persistentes, vale recorrer a métodos estruturados de terapia do sono com acompanhamento profissional.
Este conteúdo tem caráter exclusivamente informativo e não substitui a avaliação, o diagnóstico ou o tratamento realizado por um profissional de saúde qualificado. Consulte sempre um médico do sono, psiquiatra ou psicólogo para orientações personalizadas.