Sentir tristeza faz parte da vida. Perdas, decepções e fases difíceis trazem momentos de desânimo que costumam passar à medida que as circunstâncias melhoram ou a pessoa se adapta. A depressão, porém, é diferente: um transtorno mental que altera humor, pensamento, corpo e comportamento por semanas a fio e não melhora apenas com boa vontade. Reconhecer a fronteira entre um sofrimento natural e um quadro clínico é o que permite buscar ajuda no momento certo e evitar que o problema se agrave.
O que caracteriza a tristeza como emoção normal?
A tristeza comum surge em resposta a eventos identificáveis, como brigas, frustrações, perdas ou mudanças. Ela tende a vir em ondas, alterna com momentos de alívio, risadas ou emoções positivas, e costuma melhorar quando a situação se resolve ou o tempo passa.
Mesmo quando intensa, a tristeza normal preserva a autoestima, o interesse por atividades que trazem prazer e a capacidade de cumprir rotinas. Ela faz parte da experiência humana e, dentro de certos limites, tem papel importante na adaptação emocional.
O que diferencia a depressão da tristeza?
O transtorno depressivo maior envolve uma mudança persistente de humor, pensamento e funcionamento que ultrapassa a resposta esperada a dificuldades da vida. Diferente da tristeza situacional, a depressão costuma ocupar quase todos os dias, interfere no trabalho, nos estudos e nos relacionamentos, e não cede com distração ou apoio dos amigos.
Entre os sinais que sugerem um quadro depressivo estão:
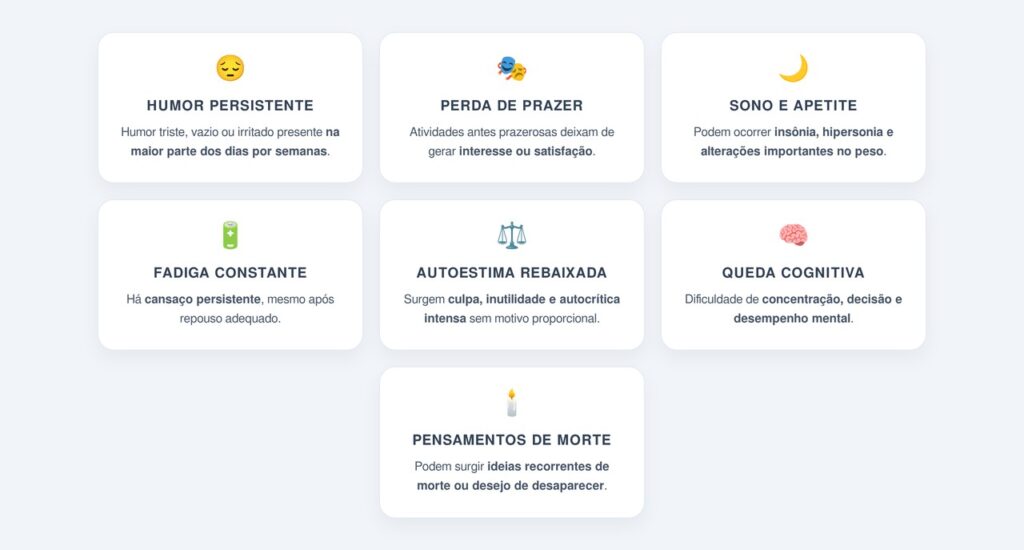
Esses sintomas podem coexistir com quadros de transtorno de ansiedade generalizada, o que torna a avaliação profissional ainda mais importante.
Como o luto se diferencia da depressão clínica?
O luto é uma resposta esperada à perda de alguém querido e compartilha sintomas com a depressão, como choro, tristeza profunda e alterações de sono. A diferença está no foco dos pensamentos, na preservação da autoestima e na presença de momentos de alívio entre as ondas de dor.
Na depressão, predominam sentimentos de desvalia, culpa generalizada e pensamentos negativos sobre si mesmo, e os pensamentos de morte costumam envolver vontade de acabar com a própria vida, não apenas saudade da pessoa que se foi. Quando o luto se torna persistente e incapacitante, a avaliação psiquiátrica é fundamental.
O que a ciência diz sobre o diagnóstico?
Pesquisas recentes ajudam a definir quais sintomas têm maior peso para identificar a depressão em diferentes graus de gravidade. Esse refinamento orienta a prática clínica e evita tanto o subdiagnóstico quanto a medicalização da tristeza passageira.
Segundo o estudo DSM-5 Criteria and Depression Severity Implications for Clinical Practice, publicado na revista Frontiers in Psychiatry, o humor deprimido é o sintoma mais confiável para distinguir pacientes moderadamente deprimidos de pessoas sem depressão, enquanto a perda de interesse ou prazer, chamada de anedonia, é o que melhor separa casos moderados dos casos graves, reforçando o valor desses dois critérios na avaliação psiquiátrica.

Quando procurar ajuda profissional?
A recomendação dos psiquiatras é buscar avaliação quando os sintomas persistem por mais de duas semanas, comprometem a rotina ou vêm acompanhados de pensamentos sobre morte e suicídio. Nesses casos, esperar piorar pode atrasar a recuperação e aumentar o sofrimento.
O tratamento combina psicoterapia, medicamentos em parte dos casos e mudanças no estilo de vida, como atividade física regular, sono adequado e rede de apoio. Diante de crises intensas ou ideação suicida, é essencial procurar atendimento imediato em serviço de emergência ou acionar o suporte especializado em depressão disponível em centros de saúde mental.
Este conteúdo tem caráter apenas informativo e não substitui a avaliação de um médico psiquiatra, psicólogo ou outro profissional de saúde mental qualificado. Se você ou alguém próximo apresenta sintomas persistentes ou pensamentos de suicídio, procure ajuda imediatamente. No Brasil, o CVV atende 24 horas pelo telefone 188.