Recuperar a sensibilidade à insulina é possível, especialmente quando a pré-diabetes é identificada em estágio inicial e tratada com mudanças estruturadas no estilo de vida. Treino de força regular, alimentação com menos carboidratos refinados, perda gradual de peso e sono de qualidade estão entre as intervenções com maior respaldo científico para reverter a resistência insulínica e impedir a evolução para diabetes tipo 2. Entender como cada um desses pilares atua no organismo ajuda a aplicar mudanças realistas e duradouras no dia a dia.
O que é sensibilidade à insulina?
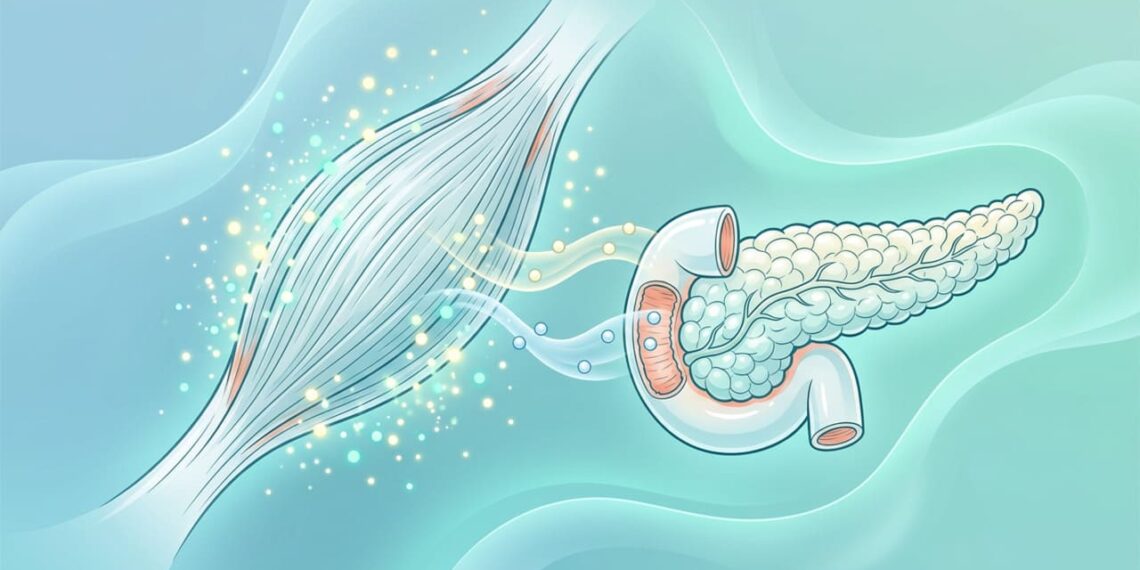
A sensibilidade à insulina representa a capacidade das células do corpo de responder de forma eficiente à ação desse hormônio, permitindo que a glicose saia do sangue e seja usada como energia. Quando essa resposta diminui, o pâncreas precisa produzir mais insulina para compensar, o que pode resultar em hiperinsulinemia.
Na pré-diabetes, esse desequilíbrio já está presente, mas ainda é reversível. Restaurar a sensibilidade celular ajuda a estabilizar a glicemia, reduzir a inflamação metabólica e diminuir o risco de complicações, incluindo o surgimento de sintomas de diabetes nos anos seguintes.
Como o treino de força ajuda a reverter a resistência à insulina?
O treino de força aumenta a captação de glicose pelos músculos de forma independente da insulina, criando um efeito direto sobre a glicemia. Além disso, o aumento da massa muscular eleva a taxa metabólica de repouso e melhora a resposta hormonal nas horas seguintes ao exercício.
Entre as práticas com maior evidência para restaurar a sensibilidade à insulina, destacam-se:

Quais alimentos melhoram a sensibilidade à insulina?
A alimentação influencia diretamente a resposta celular ao hormônio, especialmente quando há redução do consumo de carboidratos refinados e priorização de alimentos com baixo índice glicêmico. Pequenos ajustes consistentes geram efeitos mensuráveis nos exames em poucas semanas.
Algumas opções recomendadas pela resistência à insulina incluem:
- Vegetais folhosos, como espinafre, couve e rúcula
- Proteínas magras, como ovos, peixes e frango
- Gorduras boas, como abacate, azeite de oliva e oleaginosas
- Cereais integrais, como aveia, quinoa e arroz integral
- Leguminosas, como feijão, lentilha e grão-de-bico
- Frutas com casca e fibras, como maçã, pera e frutas vermelhas
O que diz a ciência sobre mudanças de estilo de vida e pré-diabetes?
A reversão da pré-diabetes por meio de intervenções comportamentais é um dos achados mais consistentes da endocrinologia moderna. Pesquisas mostram que perdas modestas de peso, combinadas com atividade física regular, produzem resultados superiores até mesmo a alguns medicamentos preventivos.
Segundo o estudo Reduction in the Incidence of Type 2 Diabetes with Lifestyle Intervention or Metformin publicado no The New England Journal of Medicine, adultos com pré-diabetes que adotaram um programa intensivo de mudança de estilo de vida, com pelo menos 7% de perda de peso e 150 minutos semanais de atividade física, reduziram em 58% a incidência de diabetes tipo 2 em comparação ao grupo placebo, superando os resultados obtidos com metformina.
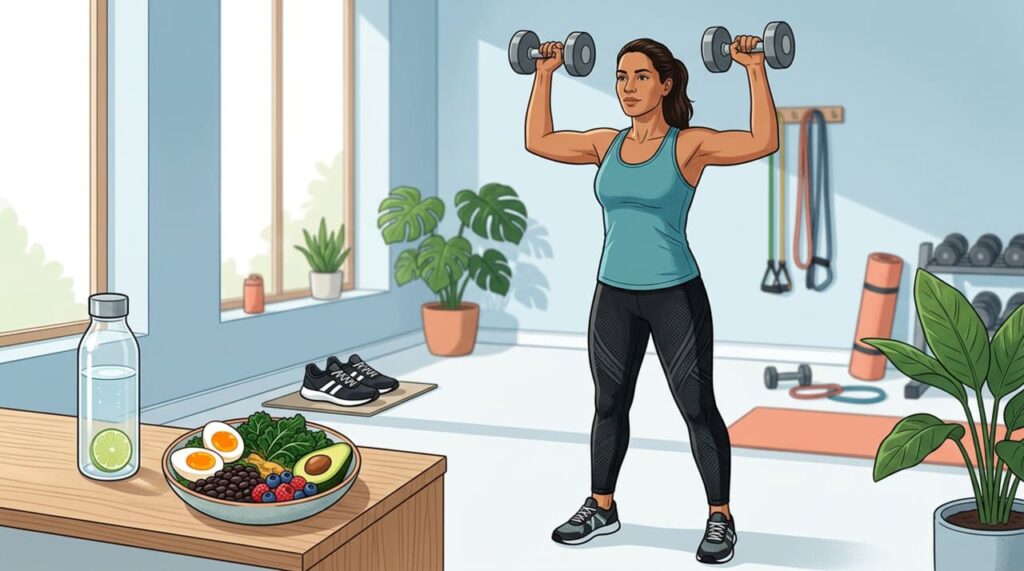
Quando procurar um médico?
O acompanhamento com endocrinologista ou clínico geral é fundamental para investigar a diabetes tipo 2 e planejar intervenções individualizadas. Exames como glicemia de jejum, hemoglobina glicada, insulina basal e HOMA-IR ajudam a definir o grau de resistência insulínica e monitorar a evolução do quadro ao longo do tratamento.
O profissional também pode avaliar a necessidade de medicamentos, suplementação de micronutrientes e ajustes específicos na rotina, considerando histórico familiar, idade, comorbidades e estilo de vida de cada pessoa.
Este conteúdo tem caráter exclusivamente informativo e não substitui a avaliação, o diagnóstico ou o tratamento realizados por um profissional de saúde qualificado. Em caso de dúvidas ou sintomas persistentes, procure orientação médica.