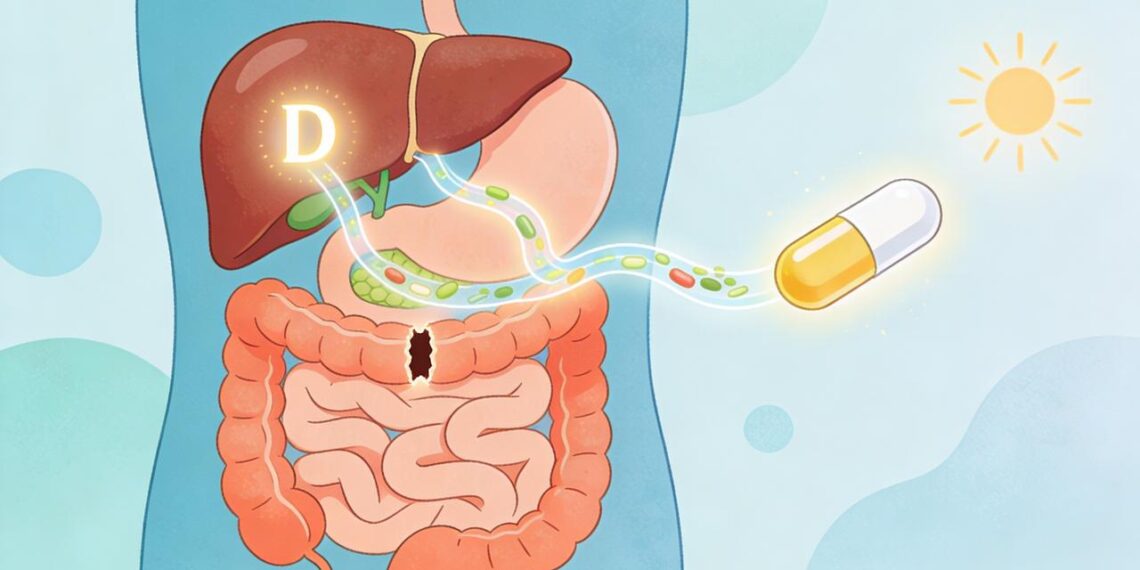
Vitamina D baixa nem sempre indica apenas pouca exposição solar. Em muitos casos, a deficiência vitamínica envolve falhas na absorção nutricional, alterações da mucosa intestinal e dificuldade do fígado em transformar esse nutriente na forma circulante. Quando há inflamação intestinal, fezes gordurosas, esteatose ou outras alterações digestivas, o organismo pode receber a vitamina e ainda assim aproveitá-la mal.
Por que a vitamina D pode cair mesmo com sol e alimentação?
A vitamina D é lipossolúvel. Isso significa que ela depende da digestão de gorduras, da integridade do intestino delgado e do bom funcionamento hepático para ser absorvida e ativada. Se esse caminho sofre interferência, os níveis sanguíneos podem permanecer baixos mesmo em pessoas que tomam sol com frequência ou usam suplemento.
A absorção nutricional também pode cair em quadros com diarreia crônica, doença celíaca, doença inflamatória intestinal, insuficiência pancreática e alterações da bile. Já o fígado participa da primeira etapa de ativação, convertendo a vitamina D em calcidiol. Sem essa etapa, a circulação do nutriente fica comprometida.
O que os estudos mostram sobre intestino inflamado e saúde do fígado?
Essa relação já aparece na literatura científica. Segundo a revisão sistemática com meta-análise Association Between Inflammatory Bowel Disease and Vitamin D Deficiency, publicada no periódico Inflammatory Bowel Diseases, pessoas com doença inflamatória intestinal apresentam associação importante com níveis reduzidos de vitamina D. O achado reforça que a inflamação intestinal pode interferir no estado nutricional além do papel da exposição solar.
O fígado também entra nesse processo. Ele não apenas participa da ativação da vitamina, mas produz proteínas transportadoras e integra o metabolismo de gorduras. Quando há esteatose, hepatite, colestase ou fibrose, a saúde do fígado influencia diretamente a disponibilidade da vitamina D no organismo.
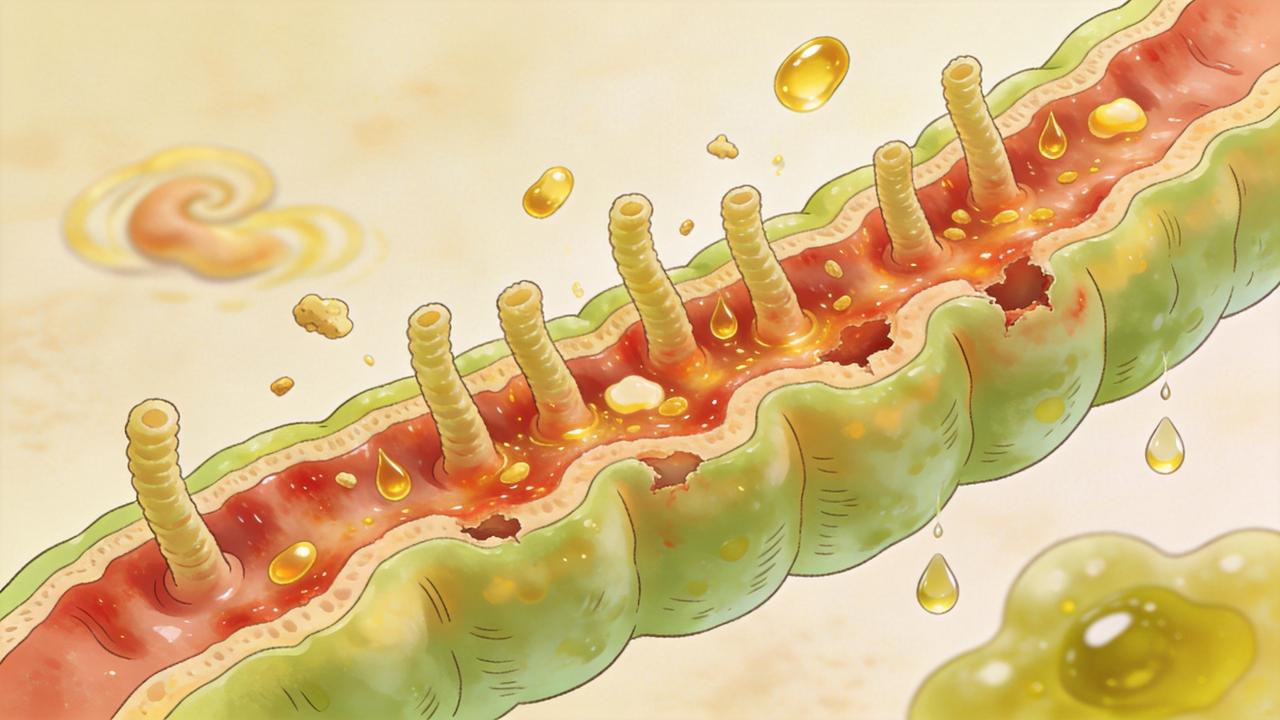
Quais sinais digestivos merecem atenção?
Nem sempre a deficiência aparece isolada. Em muitos pacientes, ela surge junto de sintomas gastrointestinais ou alterações em exames laboratoriais. Quando esse padrão se repete, vale ampliar a investigação clínica para além do hábito de pegar sol.
- distensão abdominal frequente após as refeições
- diarreia crônica ou evacuações com gordura
- dor abdominal recorrente
- perda de peso sem explicação clara
- elevação de enzimas hepáticas
- histórico de doença celíaca, Crohn ou retocolite
Em situações assim, o raciocínio costuma incluir intestino, fígado, vesícula, pâncreas e padrão alimentar. Para revisar fontes, sintomas e formas de avaliar os níveis no sangue, pode ajudar ler o conteúdo do Tua Saúde sobre o que é a vitamina D e como medir.
Como a inflamação intestinal reduz a absorção nutricional?
A mucosa intestinal funciona como uma barreira seletiva. Quando está inflamada, irritada ou com lesões, a absorção de gorduras e micronutrientes tende a piorar. Como a vitamina D depende desse trajeto, qualquer dano persistente pode reduzir sua entrada efetiva na circulação.
Esse cenário é mais comum nas seguintes situações:
- doença celíaca ativa, com atrofia das vilosidades
- doença de Crohn com acometimento do intestino delgado
- retocolite com inflamação persistente e perda de nutrientes
- supercrescimento bacteriano, quando há piora da digestão e desconforto
- síndromes disabsortivas após cirurgias bariátricas ou intestinais
O fígado irritado pode atrapalhar a ativação da vitamina D?
Sim. Depois de ser absorvida, a vitamina D precisa passar pelo fígado para virar 25-hidroxivitamina D, também chamada de calcidiol, que é a forma avaliada nos exames. Se houver sobrecarga metabólica, inflamação hepática ou doença crônica, essa conversão pode perder eficiência.
Por isso, saúde do fígado e status de vitamina D caminham juntos em muitos casos. Esteatose hepática, resistência à insulina, excesso de álcool, uso inadequado de suplementos e alguns medicamentos podem alterar esse metabolismo. Quando a pessoa repõe vitamina D e os níveis seguem baixos, investigar função hepática deixa de ser detalhe.
O que fazer quando a deficiência vitamínica persiste?
Persistência de deficiência vitamínica pede avaliação mais ampla. O foco não deve ficar só na dose do suplemento. É preciso observar digestão de gorduras, marcadores inflamatórios, enzimas hepáticas, uso de remédios, composição da dieta e presença de doenças intestinais.
Na prática, a conduta médica pode incluir exame de 25-OH vitamina D, função hepática, avaliação do intestino, revisão da suplementação e investigação de má absorção. Corrigir o problema de base costuma ser mais eficaz do que aumentar doses por conta própria. Quando o intestino absorve melhor e o metabolismo hepático está preservado, a resposta nutricional tende a ser mais consistente.
Manter bons níveis de vitamina D depende de um conjunto de etapas, sol, digestão adequada, integridade da mucosa, metabolismo de gorduras e conversão hepática. Quando há inflamação intestinal ou piora da função hepática, a absorção nutricional perde eficiência e a queda laboratorial deixa de ser um problema simples de exposição solar.
Este conteúdo tem caráter exclusivamente informativo e não substitui a avaliação, o diagnóstico ou o acompanhamento de um profissional de saúde. Se você apresenta sintomas digestivos, alterações em exames ou dúvidas sobre sua condição, procure orientação médica.