A partir dos 40 anos, muitas mulheres começam a perceber mudanças sutis no humor, no sono, na memória e no metabolismo, mesmo antes da menstruação ficar irregular. Esses sinais costumam estar ligados à queda progressiva de estrogênio e progesterona, hormônios que vão muito além da reprodução. Compreender esse processo ajuda a distinguir sintomas naturais de transtornos que precisam de avaliação específica em ginecologia e endocrinologia.
Como os hormônios femininos influenciam o cérebro?
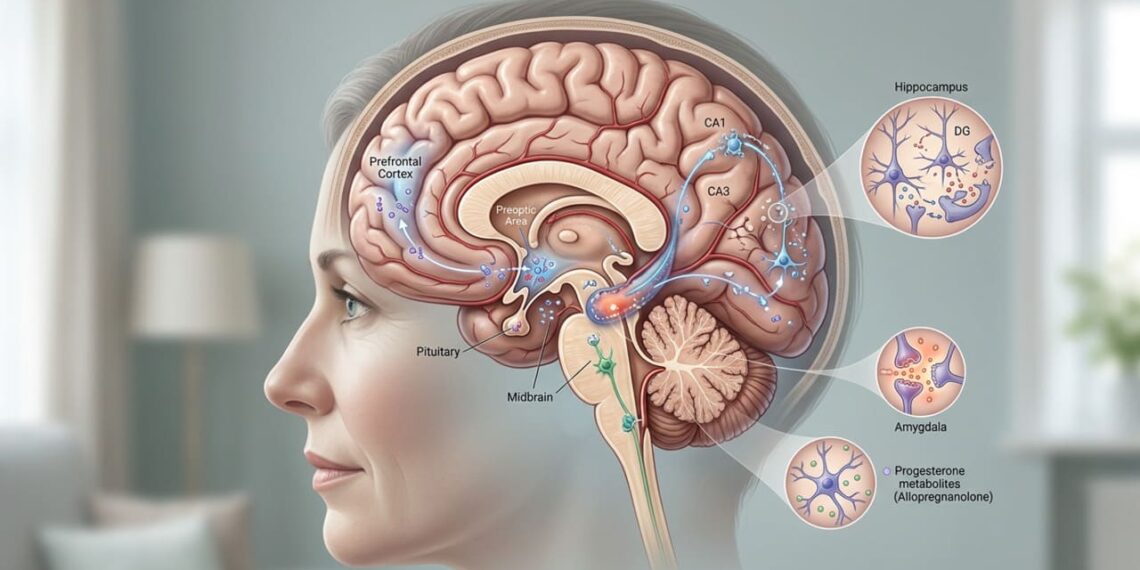
O estrogênio atua em áreas cerebrais ligadas ao humor, à memória e ao sono, como hipocampo e córtex pré-frontal. Ele também modula neurotransmissores como serotonina e dopamina, o que explica por que suas oscilações repercutem no bem-estar emocional.
A progesterona, por sua vez, tem efeito calmante e contribui para o sono de qualidade. Quando sua produção cai, pode haver aumento de ansiedade, irritabilidade e despertares noturnos, agravando a sensação de cansaço mental. Essas mudanças são comuns na fase de perimenopausa, antes mesmo da menopausa estar confirmada.
Quais sintomas costumam aparecer após os 40?
As manifestações variam bastante de uma mulher para outra e tendem a ser oscilantes. Reconhecer o padrão ajuda a buscar orientação adequada em vez de normalizar desconfortos persistentes.

O que a ciência mostra sobre hormônios, humor e cognição?
A relação entre queda hormonal e saúde mental vem sendo investigada de forma consistente em ginecologia e neurociência. Segundo a revisão Cognition, Mood and Sleep in Menopausal Transition, publicada na revista Journal of Clinical Medicine, a transição para a menopausa é um evento neuroendócrino associado a alterações no sono, no humor e em funções cognitivas, decorrentes da redução do estrogênio em regiões cerebrais envolvidas na regulação emocional e na memória. Os autores reforçam que essa fase merece avaliação individualizada, já que os sintomas podem se sobrepor a quadros psiquiátricos e exigem diferenciação clínica cuidadosa.

Quais opções de manejo existem hoje?
O cuidado nessa fase deve ser individualizado e considerar histórico clínico, intensidade dos sintomas e fatores de risco. Antes de pensar em medicamentos, muitos casos respondem bem a ajustes de estilo de vida com acompanhamento profissional, como também ocorre no manejo da menopausa.
Entre as abordagens frequentemente discutidas por ginecologistas e endocrinologistas estão:
- Terapia hormonal da menopausa: indicada em casos selecionados e avaliada caso a caso, considerando benefícios e contraindicações.
- Antidepressivos e moduladores específicos: podem ajudar em sintomas vasomotores e quadros de humor mais acentuados.
- Atividade física regular: combina exercícios aeróbicos e de força para melhora do sono, do humor e da composição corporal.
- Alimentação equilibrada: rica em fibras, proteínas adequadas, cálcio e vitamina D, com menor carga de ultraprocessados.
- Psicoterapia e higiene do sono: estratégias que fortalecem o manejo emocional e recuperam a qualidade do descanso.
Quando procurar avaliação médica especializada?
Sintomas persistentes que afetam o trabalho, os relacionamentos ou o sono merecem investigação. Ginecologista e endocrinologista podem avaliar exames hormonais, saúde óssea, perfil metabólico e outros fatores de risco, orientando condutas seguras. Em algumas situações, é importante também investigar questões relacionadas à doenças da menopausa para prevenção precoce.
Evitar automedicação, suplementos sem indicação e decisões baseadas apenas em informações de redes sociais ajuda a proteger a saúde a longo prazo. A individualização do cuidado é o fator mais associado a melhores desfechos nessa fase da vida.
Este conteúdo é meramente informativo e não substitui a avaliação, o diagnóstico ou o tratamento de um médico ou profissional de saúde qualificado.