A Síndrome do Intestino Irritável é um distúrbio crônico da interação entre o cérebro e o intestino que provoca dor abdominal recorrente, alterações no funcionamento intestinal e desconforto persistente após as refeições. Estima-se que a condição afete entre 10% e 20% da população mundial e, embora não cause lesões visíveis no intestino, tem impacto direto na qualidade de vida. A boa notícia é que ajustes alimentares, como a dieta FODMAP, somados ao controle do estresse e ao acompanhamento médico, costumam reduzir significativamente a frequência e a intensidade das crises.
O que é a Síndrome do Intestino Irritável?
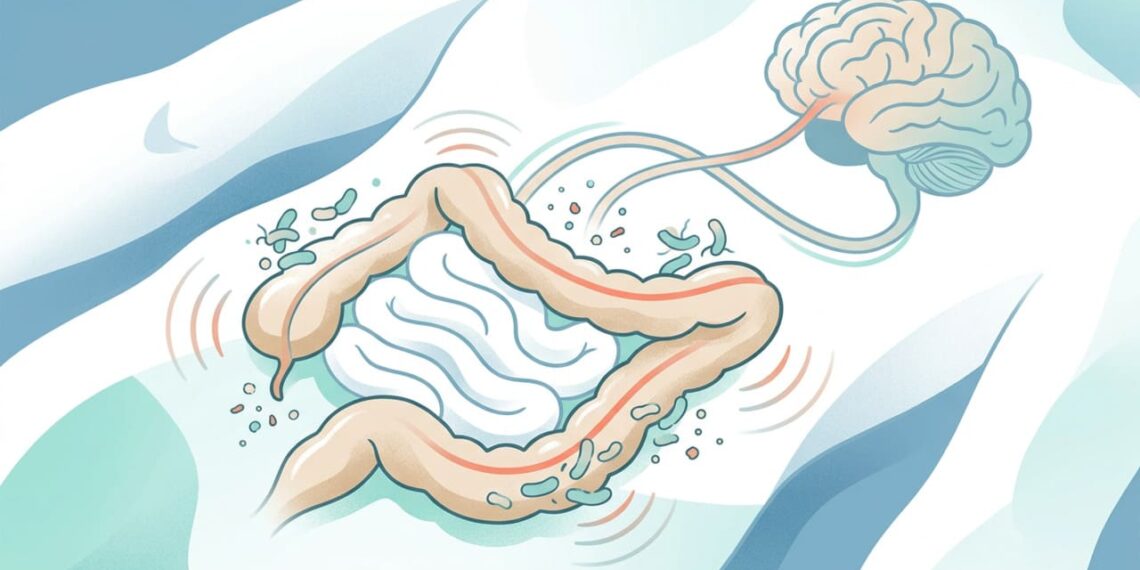
Trata-se de um distúrbio funcional do sistema digestivo, ou seja, sem alterações estruturais detectáveis em exames convencionais. A condição envolve hipersensibilidade visceral, mudanças na microbiota intestinal e alterações na motilidade do intestino, resultando em sintomas crônicos.
O quadro é classificado em subtipos conforme o padrão das fezes, podendo predominar a diarreia, a constipação ou a alternância entre ambas. Identificar o subtipo é fundamental para definir o tratamento mais adequado e diferenciar a doença de outras causas de dor abdominal.
Quais são os principais sintomas?
Os sinais costumam aparecer de forma intermitente, com períodos de melhora seguidos por crises desencadeadas por fatores alimentares ou emocionais. Reconhecer o padrão dos sintomas ajuda a buscar avaliação especializada precocemente.
Entre as manifestações mais frequentes estão:
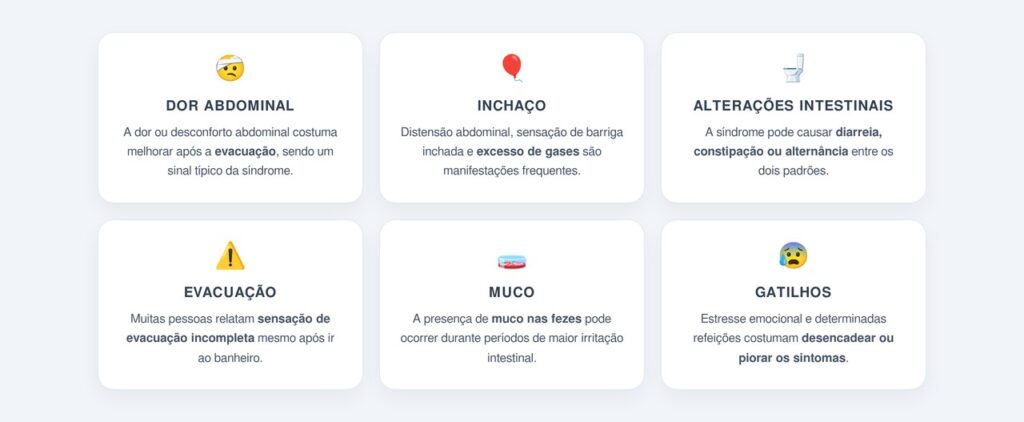
Quando esses incômodos persistem por mais de algumas semanas, é fundamental investigar causas associadas. Saiba mais sobre a síndrome do intestino irritável e como o diagnóstico é confirmado.
Quais são os principais gatilhos alimentares?
Embora cada pessoa tenha sensibilidades individuais, alguns alimentos aparecem com frequência na lista dos que mais provocam crises. Eles são ricos em FODMAPs, sigla em inglês para carboidratos fermentáveis que incluem oligossacarídeos, dissacarídeos, monossacarídeos e polióis.
Os gatilhos mais comuns que merecem atenção são:
- Leite e derivados, pela presença de lactose
- Trigo e produtos com glúten, como pães e massas tradicionais
- Cebola, alho e leguminosas como feijão e grão-de-bico
- Frutas como maçã, pera, manga e melancia
- Mel, adoçantes artificiais e produtos com sorbitol e xilitol
- Café, álcool, refrigerantes e alimentos muito gordurosos
Manter um diário alimentar costuma ajudar a identificar quais alimentos pioram os sintomas em cada caso, facilitando o trabalho do nutricionista durante a fase de reintrodução da dieta FODMAP.

Estudo científico confirma a eficácia da dieta FODMAP
A abordagem nutricional baseada na restrição de carboidratos fermentáveis tornou-se uma das principais estratégias recomendadas pelas sociedades de gastroenterologia. As evidências mais recentes mostram resultados consistentes na redução dos sintomas em curto e médio prazo.
Segundo a revisão sistemática e meta-análise em rede Efficacy of a low FODMAP diet in irritable bowel syndrome, publicada na revista Gut e indexada no PubMed, a dieta com baixo teor de FODMAPs foi classificada em primeiro lugar entre todas as intervenções alimentares avaliadas, demonstrando superioridade no controle dos sintomas globais, da dor abdominal e do inchaço em pacientes com a síndrome.
Como é feito o tratamento?
O tratamento é individualizado e geralmente combina mudanças alimentares, manejo do estresse e, quando necessário, medicamentos. As principais abordagens incluem a dieta low-FODMAP em três fases, antiespasmódicos para alívio da dor, laxantes ou antidiarreicos conforme o subtipo, antidepressivos em baixas doses e probióticos selecionados.
Terapias comportamentais como a terapia cognitivo-comportamental e a hipnoterapia voltada ao intestino também têm respaldo científico. O uso de alimentos probióticos e a prática regular de exercícios físicos completam o cuidado e ajudam a manter o eixo intestino-cérebro em equilíbrio. Diante de dor abdominal frequente, alterações persistentes no hábito intestinal ou desconforto que se repete por mais de algumas semanas, é fundamental buscar avaliação com um médico gastroenterologista para diagnóstico preciso e definição do plano terapêutico mais adequado ao seu caso.
Este conteúdo é apenas informativo e não substitui a avaliação, o diagnóstico ou o tratamento de um profissional de saúde qualificado.