A resistência à insulina é um estágio silencioso que costuma anteceder o diabetes tipo 2 em vários anos. Nesse quadro, as células do corpo deixam de responder adequadamente à ação da insulina, o que obriga o pâncreas a produzir quantidades cada vez maiores do hormônio para manter a glicemia sob controle. O resultado é um desequilíbrio metabólico que cresce sem dar sintomas evidentes no início e, quando identificado a tempo, pode ser revertido apenas com mudanças no estilo de vida. Entender como ela se manifesta é um passo decisivo para evitar complicações de longo prazo.
O que é a resistência à insulina?
A insulina é o hormônio responsável por levar a glicose do sangue para o interior das células, onde será usada como fonte de energia. Quando há resistência, esse processo se torna ineficiente, e o açúcar tende a se acumular na corrente sanguínea, mesmo que os exames de glicemia ainda estejam normais.
Para compensar essa dificuldade, o pâncreas aumenta a produção de insulina e mantém a glicose estável por anos. Com o tempo, essa sobrecarga esgota as células produtoras do hormônio, abrindo caminho para o pré-diabetes e, em seguida, para o diabetes tipo 2.
Quais sinais merecem atenção?
Nas fases iniciais, a resistência à insulina costuma ser silenciosa, e muitas pessoas só descobrem o quadro em exames de rotina. Ainda assim, alguns sinais clínicos podem levantar a suspeita e justificar investigação. Entre os mais frequentes estão:

A presença desses sinais não fecha diagnóstico, mas reforça a necessidade de avaliação clínica. Em mulheres, a síndrome dos ovários policísticos também é frequentemente associada à resistência à insulina e merece investigação conjunta.
Como é feito o diagnóstico?
O diagnóstico não é definido por um único exame, mas pela análise conjunta de dados clínicos e laboratoriais. Os principais exames solicitados pelo médico são a glicemia de jejum, a insulina basal, a hemoglobina glicada e o cálculo do índice HOMA-IR, que combina os valores de glicose e insulina.
Valores de HOMA-IR acima de 2,5 costumam indicar resistência à insulina, embora o ponto de corte possa variar conforme o laboratório. A medida da circunferência abdominal e a avaliação do perfil lipídico complementam o quadro e ajudam a estimar o risco metabólico global.
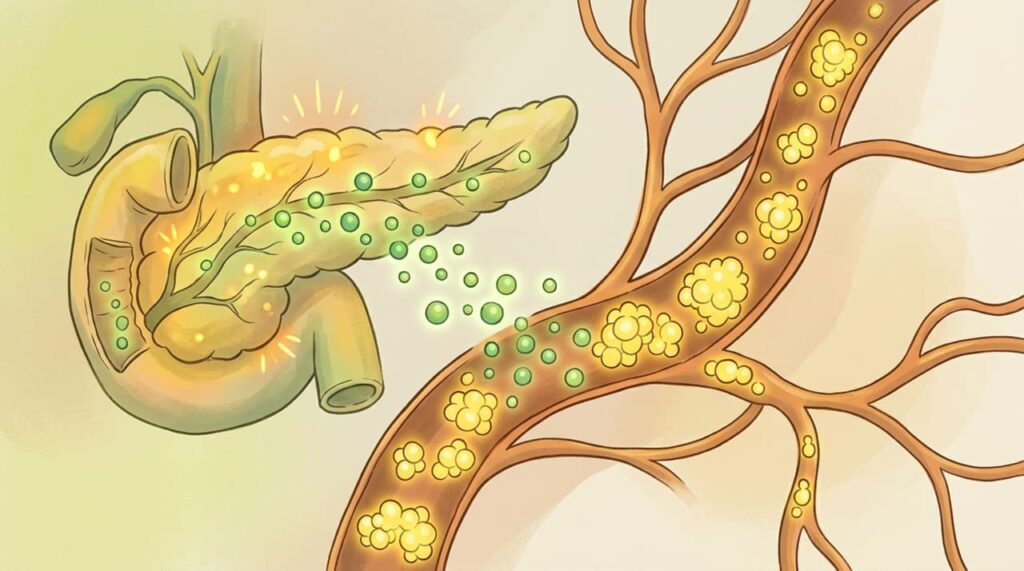
O que diz uma revisão científica sobre o tema?
O reconhecimento precoce e o tratamento da resistência à insulina e do pré-diabetes vêm sendo destacados em revisões clínicas que orientam médicos no manejo dessa condição. Segundo a revisão Diagnosis and Management of Prediabetes, publicada na revista JAMA em 2023, o pré-diabetes está associado a maior risco de diabetes, eventos cardiovasculares e mortalidade, e a primeira linha de tratamento envolve mudanças no estilo de vida, com perda de peso e exercício, ou o uso de metformina em casos selecionados.
Os autores reforçam que as mudanças no estilo de vida produzem benefícios maiores do que a metformina e que a intervenção precoce pode reduzir significativamente a progressão para o diabetes tipo 2 nos anos seguintes ao diagnóstico.
Como o tratamento é feito?
O tratamento é individualizado e tem como base a melhora da sensibilidade à insulina por meio de ajustes consistentes na rotina. Quando bem conduzido, o quadro pode ser revertido em poucos meses. As principais frentes de cuidado envolvem:
- Adotar uma alimentação equilibrada, com baixo índice glicêmico, rica em vegetais, leguminosas, cereais integrais e proteínas magras.
- Reduzir ultraprocessados, açúcares simples, bebidas açucaradas e álcool, que pioram a resposta à insulina.
- Praticar atividade física regular, somando ao menos 150 minutos semanais de exercícios aeróbicos e treino de força.
- Buscar perda de peso gradual, já que a redução de 5% a 10% do peso corporal traz benefícios consistentes.
- Cuidar do sono e do estresse, fatores que influenciam diretamente o metabolismo da glicose.
Em alguns casos, o endocrinologista pode indicar o uso de medicamentos como a metformina e a reposição de nutrientes envolvidos no metabolismo, como o magnésio, sempre de forma individualizada. Diante de fatores de risco como obesidade abdominal, histórico familiar de diabetes, hipertensão ou sinais sugestivos como a acantose nigricans, o ideal é buscar avaliação com um endocrinologista ou clínico geral para investigação adequada e definição de um plano de cuidado contínuo.
Este conteúdo é apenas informativo e não substitui a avaliação, o diagnóstico ou o tratamento de um médico ou outro profissional de saúde qualificado.