A síndrome metabólica é um conjunto de cinco fatores de risco que, quando aparecem juntos, multiplicam de forma significativa as chances de doenças cardiovasculares e diabetes tipo 2. Estima-se que ela atinja entre 12% e 31% da população adulta no mundo, e o ponto mais preocupante é que costuma evoluir de forma silenciosa, sem sintomas evidentes. Conhecer os critérios diagnósticos e os fatores envolvidos é o primeiro passo para identificar o problema cedo e adotar as mudanças que realmente protegem a saúde a longo prazo.
O que é a síndrome metabólica?
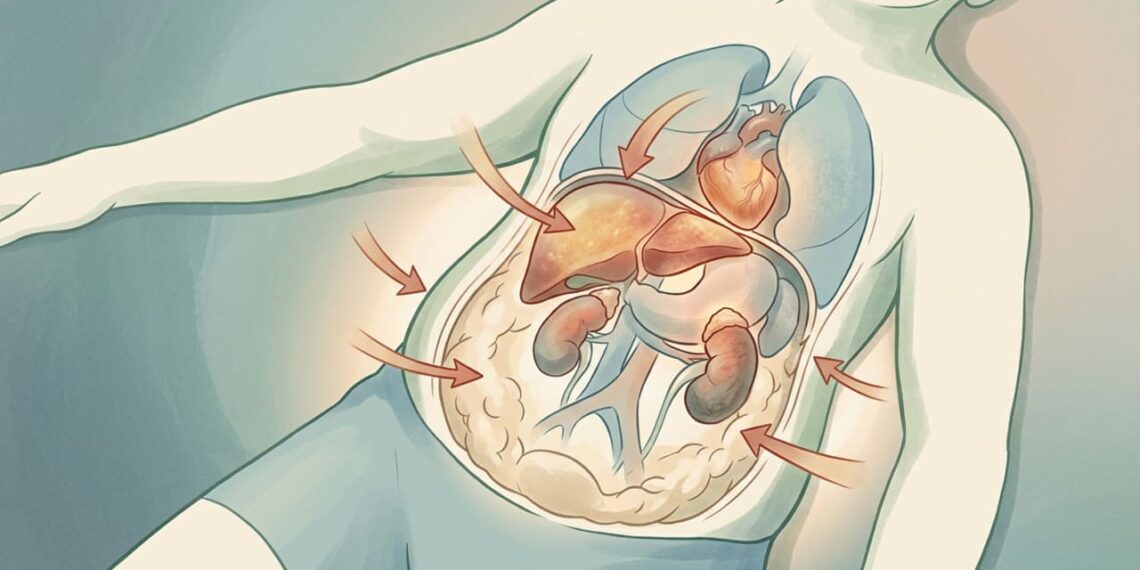
A síndrome metabólica não é uma doença isolada, mas a combinação de alterações clínicas e laboratoriais que aumentam o risco cardiovascular. O denominador comum costuma ser a resistência à insulina, em que as células do corpo respondem mal à ação desse hormônio.
Esse desequilíbrio favorece o acúmulo de gordura abdominal, eleva a pressão arterial, altera o perfil lipídico e prejudica o controle da glicemia, criando um ambiente metabólico que sobrecarrega vasos sanguíneos, coração, rins e fígado ao longo do tempo.
Quais são os critérios diagnósticos?
O diagnóstico segue critérios internacionais bem definidos e exige a presença de pelo menos três dos cinco fatores de risco principais. Reconhecer esses parâmetros ajuda a entender os exames de rotina e a importância da medida da circunferência abdominal. Os cinco critérios mais utilizados são:

O exame de circunferência abdominal é simples, pode ser feito em casa e oferece um indicador inicial importante para avaliar a presença de gordura visceral.
Quais sintomas e sinais merecem atenção?
A síndrome metabólica costuma ser silenciosa, e muitos diagnósticos só ocorrem após eventos cardiovasculares ou no rastreio de exames de rotina. Ainda assim, alguns sinais podem indicar a necessidade de investigação. Entre eles estão o aumento da gordura abdominal, sensação de cansaço persistente, alterações no sono e dificuldade para emagrecer.
Em alguns casos, surgem sinais cutâneos como a acantose nigricans, que é o escurecimento aveludado da pele na nuca, axilas e virilhas, frequentemente associado à resistência à insulina e à obesidade.

O que diz uma revisão científica recente?
O manejo da síndrome metabólica vem sendo aprofundado em revisões clínicas que reúnem as melhores evidências para orientar profissionais de saúde. Segundo a revisão Metabolic Syndrome: An Updated Review on Diagnosis and Treatment for Primary Care Clinicians, publicada na revista Journal of Primary Care and Community Health em 2024, a síndrome metabólica é um fator de risco independente para diversos desfechos de saúde negativos e o tratamento de seus componentes individuais reduz o risco cardiovascular e previne complicações do diabetes.
A revisão reforça que mudanças no estilo de vida, com perda de peso e aumento da atividade física, são a primeira linha de tratamento, e que medicações como estatinas, anti-hipertensivos e novos fármacos como os agonistas de GLP-1 podem complementar a abordagem em casos selecionados.
Como o tratamento é feito?
O tratamento é individualizado e busca controlar cada um dos componentes da síndrome de forma integrada. A combinação entre alimentação equilibrada, atividade física e acompanhamento médico produz resultados consistentes ao longo dos meses. As principais frentes de cuidado envolvem:
- Adotar um plano alimentar equilibrado, como a dieta mediterrânea, com vegetais, leguminosas, peixes, azeite e cereais integrais.
- Praticar exercícios aeróbicos e de força, somando ao menos 150 minutos de atividade moderada por semana.
- Buscar perda de peso gradual, com redução de 5% a 10% do peso corporal já trazendo benefícios significativos.
- Controlar pressão arterial, glicemia e colesterol com medicação, quando indicada pelo médico.
- Tratar comorbidades como apneia do sono, esteatose hepática e abandonar o tabagismo.
O acompanhamento de longo prazo é fundamental, já que cada componente da síndrome exige monitoramento regular para evitar a progressão para diabetes tipo 2, infarto, AVC ou doença renal. Diante de um diagnóstico já estabelecido ou da presença de fatores de risco, o ideal é buscar avaliação com um clínico geral, cardiologista ou endocrinologista para conduta individualizada e ajuste contínuo do plano de cuidado.
Este conteúdo é apenas informativo e não substitui a avaliação, o diagnóstico ou o tratamento de um médico ou outro profissional de saúde qualificado.