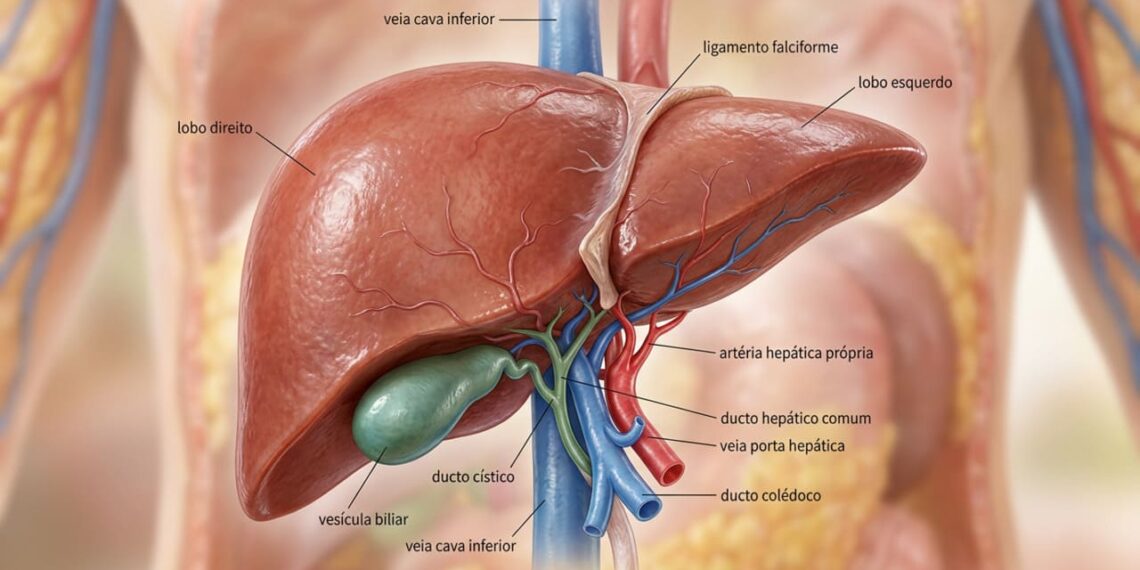
O fígado trabalha de forma intensa enquanto dormimos. É durante a noite que ele atinge seu pico de atividade metabólica, concentrando esforços na eliminação de toxinas acumuladas ao longo do dia, na regulação dos níveis de açúcar no sangue e na renovação de células danificadas. Para quem convive com a esteatose hepática, o que se coloca no prato no jantar pode facilitar ou atrapalhar todo esse processo de recuperação. Uma refeição noturna pesada, rica em frituras e carboidratos refinados, sobrecarrega o fígado justamente quando ele deveria estar se regenerando. Por outro lado, um jantar leve e estratégico fornece os nutrientes que o órgão utiliza diretamente nos seus processos de reparo.
Por que o jantar tem impacto direto na saúde do fígado
Na esteatose hepática, o fígado já está sobrecarregado pelo acúmulo de gordura em suas células. Quando a última refeição do dia é rica em açúcar, farinha branca ou gordura saturada, o órgão precisa desviar energia da regeneração para processar esses nutrientes de difícil metabolização. A frutose presente em refrigerantes e produtos industrializados é especialmente prejudicial porque é metabolizada exclusivamente pelo fígado, favorecendo ainda mais o depósito de gordura.
Além disso, o intervalo entre o jantar e o café da manhã do dia seguinte é o período mais longo sem ingestão de alimentos. Se a última refeição for equilibrada, o fígado consegue usar esse tempo para estabilizar a glicose, processar os lipídios acumulados e renovar células danificadas. Se for inadequada, o resultado são picos de insulina durante a noite e agravamento progressivo da esteatose.
Os nutrientes que o fígado precisa para se regenerar à noite
Montar um jantar protetor para o fígado não exige receitas complicadas. Basta priorizar ingredientes que reduzem a inflamação, fornecem antioxidantes e estabilizam a glicemia durante o sono:
- Ômega-3 (salmão, sardinha, atum): os ácidos graxos presentes nesses peixes ajudam a reduzir o acúmulo de gordura no fígado e a modular processos inflamatórios. Preparados grelhados ou assados, são a proteína ideal para o jantar.
- Compostos antioxidantes (brócolis, couve, espinafre, rúcula): vegetais crucíferos e folhosos fornecem fibras e substâncias que auxiliam as enzimas de desintoxicação hepática, protegendo as células contra os danos dos radicais livres.
- Gorduras monoinsaturadas (azeite de oliva extravirgem): usado cru para temperar, melhora o perfil lipídico e reduz a inflamação hepática sem sobrecarregar a digestão noturna.
- Fibras de absorção lenta (arroz integral, quinoa, lentilha): em porções moderadas, fornecem carboidratos complexos que evitam picos de insulina durante o sono e mantêm a glicemia estável até o café da manhã.
- Proteínas magras (frango grelhado, ovos, queijo cottage): fornecem aminoácidos essenciais para a renovação das células hepáticas, incluindo aminoácidos de cadeia ramificada, sem exigir esforço digestivo excessivo.

Revisão científica confirma que padrões alimentares saudáveis protegem o fígado
A importância das escolhas alimentares para quem tem gordura no fígado é amplamente respaldada pela ciência. Segundo a revisão sistemática “Which dietary patterns fend off nonalcoholic fatty liver disease? A systematic review of observational and interventional studies”, publicada no periódico BMC Nutrition em 2024 e indexada no PubMed, padrões alimentares baseados em vegetais, peixes, grãos integrais e azeite de oliva foram associados a menor risco de desenvolver e de agravar a esteatose hepática. A revisão analisou estudos observacionais e ensaios clínicos e concluiu que dietas com perfil mediterrâneo apresentam os resultados mais consistentes na redução de marcadores de gordura no fígado, na melhora da sensibilidade à insulina e no controle da inflamação hepática. Em contrapartida, padrões alimentares ricos em ultraprocessados, carne vermelha e carboidratos refinados se mostraram prejudiciais. O estudo pode ser consultado na base PubMed.
O que evitar no jantar quando se tem gordura no fígado
Tão importante quanto incluir alimentos protetores é eliminar o que agrava a esteatose na última refeição do dia. Os itens que mais sobrecarregam o fígado à noite incluem frituras, embutidos como presunto e salsicha, molhos industrializados ricos em sódio e açúcar, pães brancos, massas refinadas e qualquer bebida alcoólica. O álcool, mesmo em pequenas doses, agrava diretamente a inflamação hepática e deve ser eliminado por quem já tem o diagnóstico.
Substituições simples fazem diferença: trocar manteiga por azeite, carne vermelha gordurosa por peixe ou frango grelhado, arroz branco por arroz integral em porção moderada e refrigerante por água ou chá sem cafeína. Manter o jantar leve e com intervalo de pelo menos três horas antes de dormir também ajuda o fígado a dedicar energia à regeneração em vez de à digestão. Para conhecer mais orientações alimentares para a esteatose, vale consultar o conteúdo sobre dieta para gordura no fígado no Tua Saúde.

Quando buscar acompanhamento profissional para a esteatose
A gordura no fígado é uma condição reversível quando identificada cedo e tratada com mudanças consistentes na alimentação e no estilo de vida. Porém, como o fígado não possui receptores de dor em seu interior, a doença pode avançar por anos sem que a pessoa perceba qualquer alteração. Sintomas como cansaço persistente, desconforto no lado direito do abdômen, perda de apetite e enjoos devem ser investigados com exames de sangue e ultrassonografia abdominal. Procure um hepatologista, gastroenterologista ou nutricionista para uma avaliação individualizada e um plano alimentar adequado à sua condição.
Este conteúdo é meramente informativo e não substitui, em nenhuma hipótese, a consulta e a avaliação de um médico ou nutricionista. Diante de qualquer sintoma ou dúvida, procure orientação profissional.