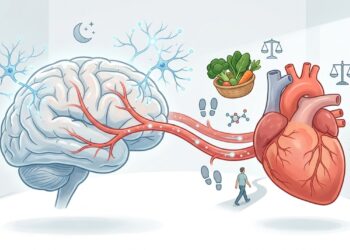
A resistência à insulina é uma condição metabólica em que as células do corpo deixam de responder adequadamente à ação da insulina, hormônio responsável por facilitar a entrada de glicose nos tecidos. Quando isso acontece, o pâncreas precisa produzir quantidades cada vez maiores desse hormônio para manter os níveis de açúcar no sangue sob controle. Sem tratamento, essa sobrecarga pode evoluir para pré-diabetes e diabetes tipo 2. A boa notícia é que mudanças no estilo de vida, quando adotadas de forma consistente, são capazes de melhorar significativamente a sensibilidade à insulina e proteger a saúde metabólica.
Como a insulina age no organismo e o que muda na resistência?
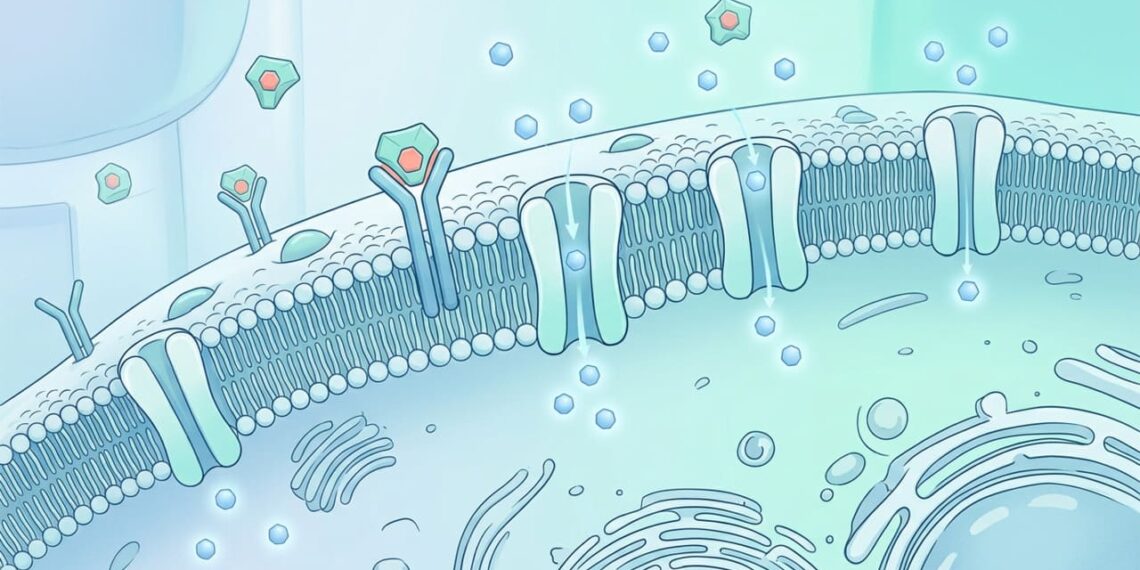
A insulina é produzida pelas células beta do pâncreas e liberada na corrente sanguínea sempre que os níveis de glicose se elevam, especialmente após as refeições. Sua principal função é sinalizar para as células musculares, hepáticas e adiposas que devem absorver a glicose circulante e utilizá-la como fonte de energia ou armazená-la para uso futuro.
Na resistência à insulina, essa sinalização perde eficiência. As células passam a “ignorar” o estímulo hormonal, o que leva o pâncreas a trabalhar em excesso para compensar a falha. Com o tempo, essa produção elevada pode se esgotar, resultando em aumento da glicose no sangue e maior risco de complicações cardiovasculares e metabólicas.
Quais são os sinais clínicos que indicam resistência à insulina?
A resistência à insulina costuma se desenvolver de forma silenciosa e, por isso, muitas pessoas só descobrem a condição quando os exames laboratoriais já mostram alterações. Alguns sinais clínicos e metabólicos, porém, podem levantar a suspeita antes disso. Os mais comuns incluem:

O diagnóstico é feito pelo endocrinologista ou clínico geral com base em exames como glicemia de jejum, insulina basal e o índice HOMA-IR, que avalia a relação entre glicose e insulina no organismo.
Estudo reforça o papel da dieta e do estilo de vida no controle glicêmico
A alimentação é considerada um dos pilares mais importantes no manejo da resistência à insulina, e evidências científicas recentes confirmam essa relação. Segundo a revisão Effects of Diet, Lifestyle, Chrononutrition and Alternative Dietary Interventions on Postprandial Glycemia and Insulin Resistance, publicada na revista Nutrients em 2022, fatores como o horário das refeições, a ordem de ingestão dos alimentos e a regularidade alimentar exercem influência direta sobre a resposta glicêmica e a sensibilidade à insulina. A revisão aponta que consumir a maior parte das calorias no almoço, evitar refeições tardias e priorizar vegetais e proteínas antes dos carboidratos são estratégias eficazes para melhorar o metabolismo pós-prandial.

Quais mudanças de hábito ajudam a reverter a resistência à insulina?
A reversão da resistência à insulina depende de um conjunto integrado de mudanças no estilo de vida. As intervenções com maior respaldo científico em endocrinologia clínica envolvem:
- Prática regular de exercícios físicos, com pelo menos 150 minutos semanais de atividade aeróbica combinada a treinos de força, que aumentam a captação de glicose pelos músculos por vias independentes da insulina
- Adoção de uma alimentação com baixo índice glicêmico, rica em fibras, vegetais, proteínas magras e gorduras saudáveis
- Redução do consumo de açúcares adicionados, ultraprocessados e carboidratos refinados
- Controle do peso corporal, já que a perda de 5 a 7% do peso pode melhorar de forma significativa a sensibilidade à insulina
A qualidade do sono e o gerenciamento do estresse também desempenham papel relevante, pois noites mal dormidas e níveis elevados de cortisol favorecem o agravamento da resistência. Em alguns casos, o médico especialista pode indicar o uso de medicamentos como a metformina para auxiliar no controle metabólico.
O acompanhamento médico é essencial para resultados duradouros
Embora as mudanças de hábito sejam eficazes, cada organismo responde de maneira diferente às intervenções. O acompanhamento periódico com o endocrinologista permite monitorar os exames, ajustar condutas e prevenir a progressão para diabetes tipo 2. Contar com uma equipe multidisciplinar, incluindo nutricionista e educador físico, potencializa os resultados e contribui para a adesão a longo prazo.
Este conteúdo é apenas informativo e não substitui a avaliação, o diagnóstico ou o tratamento realizado por um médico. Diante de qualquer sintoma ou alteração metabólica, procure orientação de um profissional de saúde qualificado.