Le plancher pelvien est une structure composée de muscles, de ligaments et de fascias, dont la fonction est de soutenir les organes pelviens et abdominaux, comme la vessie, l’utérus, la prostate et le rectum.
Un dysfonctionnement du plancher pelvien peut entraîner des problèmes tels que l’incontinence urinaire et fécale, le prolapsus des organes pelviens, la constipation et des troubles sexuels.
Le renforcement du plancher pelvien peut être recommandé par un gynécologue ou un urologue, et peut inclure des séances d’électrothérapie, de thérapie manuelle, de biofeedback et des exercices de Kegel, par exemple.
Lisez aussi: Exercices de Kegel: à quoi ils servent (et comment les réaliser) tuasaude.com/fr/exercices-de-kegel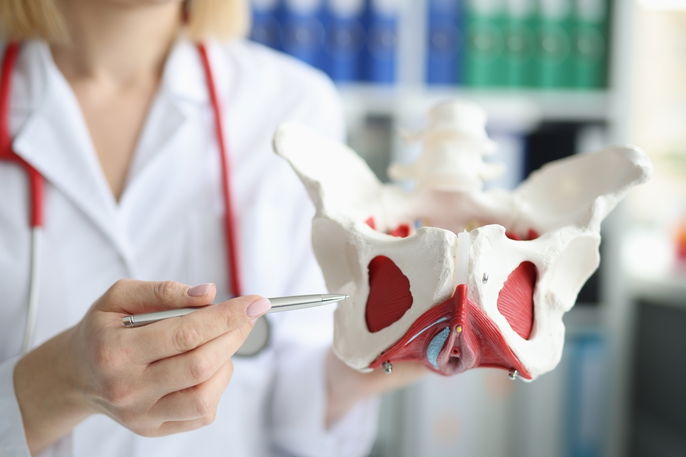
Fonction du plancher pelvien
La fonction du plancher pelvien est de soutenir les organes pelviens, comme la vessie, l’urètre, le vagin et l’utérus, l’anus, le rectum et la prostate, ainsi que d’apporter un soutien à l’ensemble de la région intra-abdominale.
Le plancher pelvien joue également un rôle essentiel dans les fonctions urinaires, digestives et sexuelles, notamment lors de l’excitation et de l’orgasme.
Le relâchement des muscles du plancher pelvien facilite l’évacuation de l’urine et des selles. À l’inverse, leur contraction volontaire permet d’éviter les fuites et de contrôler l’urine et les selles.
Plancher pelvien masculin
Le plancher pelvien masculin présente une structure et une fonction similaires à celles de la femme, avec la particularité de soutenir des organes comme la prostate, en plus de la vessie et du rectum.
Les muscles du plancher pelvien chez l’homme jouent un rôle important dans l’érection et l’éjaculation. En cas de faiblesse de cette structure, des problèmes comme la dysfonction érectile, l’éjaculation précoce et l’incontinence anale peuvent apparaître.
Muscles du plancher pelvien
Les muscles du plancher pelvien sont divisés en deux groupes principaux:
- Muscle élévateur de l’anus: il s’agit du muscle le plus superficiel et le plus étendu, composé de trois parties, le puborectal, le pubococcygien et l’ilio-coccygien;
- Muscle coccygien: muscle plus profond situé sous les muscles élévateurs de l’anus. Il stabilise le coccyx et apporte un soutien supplémentaire au bassin.
Ces muscles s’étendent du pubis, un os situé dans la région de l’aine, jusqu’au coccyx, petit os situé à l’extrémité de la colonne vertébrale, au niveau des fesses, en atteignant les parois latérales du petit bassin.
Le plancher pelvien comprend également des ligaments, comme les ligaments sacro-épineux et sacro-tubéraux, qui assurent le soutien et la stabilité du bassin et de la base de la colonne vertébrale.
Le fascia pelvien est un tissu conjonctif qui entoure et renforce les muscles et les ligaments du plancher pelvien, apportant un soutien supplémentaire et aidant à maintenir les organes pelviens en place.
Causes d’un plancher pelvien faible
Un plancher pelvien affaibli peut être lié à la grossesse et à l’accouchement. Pendant la grossesse, ces structures s’étirent pour laisser de la place au bébé, et leur retour à la normale peut prendre du temps. Dans certains cas, un traitement est nécessaire.
D’autres facteurs peuvent également entraîner une faiblesse de ces muscles, comme la toux chronique, le surpoids et la constipation chronique, en raison de la pression répétée exercée sur le plancher pelvien.
Les activités à fort impact, comme le port fréquent de charges lourdes, le marathon, la gymnastique artistique ou le trampoline, peuvent aussi fragiliser cette structure.
Comment savoir si le plancher pelvien est faible?
Pour déterminer si le plancher pelvien est affaibli, il est recommandé de consulter un gynécologue ou un urologue, qui évalue la situation à partir de l’examen clinique et des antécédents médicaux. Le médecin peut également effectuer une palpation intravaginale ou rectale afin de mesurer la capacité de contraction des muscles pelviens.
Le professionnel de santé peut également demander des examens complémentaires, tels qu'une échographie, une électromyographie ou une IRM.
Pour évaluer la force musculaire du plancher pelvien, des instruments tels que des manomètres ou des dynamomètres peuvent être utilisés.
Altérations du plancher pelvien
L’affaiblissement du plancher pelvien peut provoquer des troubles tels que:
- Incontinence urinaire: caractérisée par une perte involontaire d’urine chez l’homme ou la femme;
- Incontinence fécale: définie comme une perte involontaire de gaz et/ou de selles, liée à une faiblesse et à une incapacité de contraction des muscles du plancher pelvien;
- Constipation: pouvant résulter d’une altération du tonus musculaire, rendant difficile l’évacuation ou le relâchement des muscles;
- Prolapsus des organes pelviens: qui survient lorsque les muscles et les ligaments du plancher pelvien s’affaiblissent, entraînant une descente des organes dans la cavité vaginale ou anale.
Les dysfonctions sexuelles constituent un autre problème possible. Chez l’homme, un plancher pelvien affaibli peut entraîner une dysfonction érectile et une éjaculation précoce.
Une augmentation du tonus musculaire peut provoquer une dispareunie chez l’homme et la femme, caractérisée par une douleur, une sensation de brûlure ou des douleurs pelviennes pendant les rapports sexuels.
Chez la femme, les troubles sexuels peuvent inclure la vulvodynie, le vaginisme et l’anorgasmie, qui correspond à une difficulté ou une incapacité à atteindre l’orgasme.
Lisez aussi: Anorgasmie: symptômes, causes, types et traitement tuasaude.com/fr/anorgasmieComment renforcer le plancher pelvien
Certaines mesures permettent de renforcer le plancher pelvien:
1. Exercices
Les exercices sont essentiels dans la rééducation du plancher pelvien, car les troubles de cette zone sont souvent liés à des modifications du tonus et de l’endurance musculaire.
Les muscles du plancher pelvien se fatiguent rapidement, ce qui rend nécessaire un accompagnement par un kinésithérapeute ou un gynécologue.
Parmi les exercices les plus connus figurent les exercices de Kegel. Cependant, ils ne doivent pas être réalisés sans avis médical, notamment en cas d’hypertonie musculaire.
Les exercices hypopressifs peuvent également être utiles. En effet, ils diminuent la pression abdominale et pelvienne, contribuant à stabiliser les organes et la colonne vertébrale.
2. Biofeedback
Le biofeedback permet de mesurer la contraction et le relâchement musculaire à l’aide d’un dispositif placé dans le vagin ou l’anus. Il est utilisé pour améliorer le contrôle du plancher pelvien et traiter des troubles comme l’incontinence.
Ce traitement est principalement réalisé à l’aide d’un appareil, mais des miroirs peuvent également être utilisés pour vérifier la bonne exécution des exercices.
3. Électrothérapie
L’électrothérapie utilise des courants de basse fréquence pour stimuler les muscles du plancher pelvien.
Elle peut être réalisée avec un stimulateur neuromusculaire, qui génère des impulsions électriques à l’intérieur du corps, ou avec des électrodes placées sur la peau lorsque cet appareil n’est pas disponible.
4. Técarthérapie
La técarthérapie consiste à utiliser des courants de haute fréquence pour produire une chaleur contrôlée dans les tissus.
Cette technique favorise l’augmentation du flux sanguin, la production de collagène et améliore l’élasticité de la peau et des muscles du plancher pelvien.
5. Thérapie manuelle
La thérapie manuelle consiste à masser la région périnéale et à traiter directement les douleurs musculaires pelviennes.
Elle est également essentielle pour aider à identifier et localiser les muscles du plancher pelvien.
