Le syndrome de Raynaud, également appelé maladie de Raynaud ou phénomène de Raynaud, est une maladie artérielle périphérique qui affecte la circulation normale du sang dans les mains et les pieds, en réponse à des températures froides. La maladie provoque des symptômes tels que des doigts froids et pâles, qui deviennent ensuite bleus ou violets, avant de revenir à une coloration rougeâtre normale.
La maladie de Raynaud peut également toucher d’autres régions du corps, principalement le nez ou les lobes des oreilles et, bien que ses causes exactes ne soient pas connues, il est possible qu’elle soit liée à l’exposition au froid ou à des changements émotionnels soudains, étant également plus fréquente chez les femmes.
Le traitement du syndrome de Raynaud est assuré par un rhumatologue, qui peut recommander d’éviter l’exposition aux basses températures et les facteurs à l'origine des crises. De plus, il peut également prescrire des médicaments antihypertenseurs, dans certaines situations.
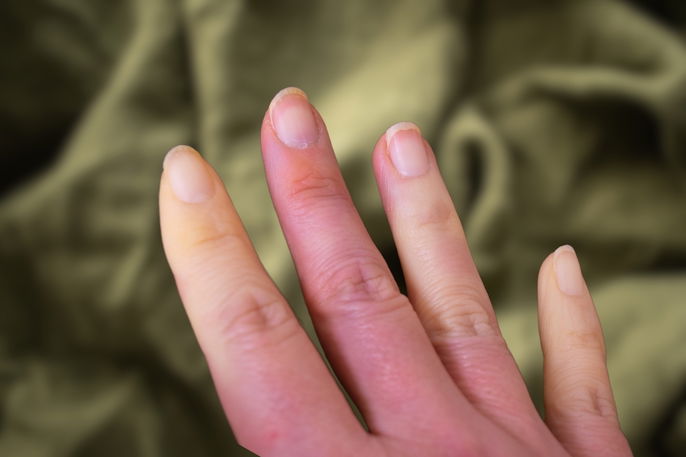
Principaux symptômes
Le syndrome de Raynaud est caractérisé par les symptômes suivants:
- Doigts des mains ou des pieds froids;
- Taches blanches et pâleur des doigts;
- Peau bleutée ou violacée après l’apparition des taches blanches;
- Rougeur de la peau après la disparition des taches blanches et bleues;
- Sensation d’engourdissement, de picotements ou de fourmillements dans les doigts;
- Douleur aiguë ou gonflement des mains ou des pieds.
Dans les cas les plus graves, des ulcères cutanés peuvent apparaître en raison de la contraction prolongée des vaisseaux sanguins et de la diminution du flux sanguin et d’oxygène vers la peau, pouvant parfois évoluer vers une gangrène. En savoir plus sur les symptômes de la gangrène.
Les symptômes commencent généralement par un seul doigt puis s’étendent aux autres, les pouces étant souvent épargnés. Bien que le phénomène soit plus fréquent aux mains et aux pieds, il peut aussi toucher le nez ou les oreilles.
Lisez aussi: Mains et pieds froids: 10 causes (et que faire) tuasaude.com/fr/mains-et-pieds-froidsComment confirmer le diagnostic
Le diagnostic du syndrome de Raynaud est posé par un rhumatologue ou un médecin généraliste grâce à l’évaluation des symptômes présentés, du moment où ils ont débuté, ainsi qu’à l’examen physique des lésions visibles sur la peau des mains, des pieds, du nez ou des oreilles.
Afin d’écarter d’autres maladies présentant des symptômes similaires, comme les engelures ou le lupus pernio, le médecin peut prescrire des examens complémentaires, comme la recherche d’anticorps antinucléaires (FAN) ou la vitesse de sédimentation des hématies (VS).
Possibles causes
Le syndrome de Raynaud est principalement causé par les causes suivantes:
- Exposition répétée ou prolongée au froid;
- Maladies du tissu conjonctif, comme la sclérodermie, le lupus érythémateux systémique ou le syndrome de Sjögren;
- Maladies vasculaires obstructives, telles que la thromboangéite oblitérante, l’angiopathie diabétique ou l’athérosclérose;
- Utilisation de machines vibrantes ou activité professionnelle impliquant une forte sollicitation des doigts;
- Utilisation de médicaments pour la migraine, d’interféron ou de ciclosporine;
- Infections, comme la parvovirose, le cytomégalovirus ou l’hépatite B ou C.
D’autres maladies peuvent aussi provoquer le syndrome de Raynaud, comme la fibromyalgie, le syndrome du canal carpien, la polyglobulie de Vaquez ou la présence d’une fistule artérioveineuse.
Par ailleurs, certains facteurs tels que le tabagisme ou le stress intense augmentent également le risque de crises.
Possibilités de traitement
Le traitement du syndrome de Raynaud doit être suivi avec l’accompagnement d’un rhumatologue ou d’un médecin généraliste afin de réduire la fréquence et l’intensité des symptômes et de prévenir les complications.
Le médecin peut recommander de réchauffer la zone touchée pour rétablir la circulation sanguine, d’éviter l’exposition prolongée au froid, de garder les mains, les pieds et les oreilles au chaud, de limiter les situations stressantes et d’arrêter le tabac.
En complément, des médicaments vasodilatateurs, comme la nifédipine ou l’amlodipine, peuvent être prescrits afin d'améliorer la circulation sanguine dans les mains et les pieds.
Dans certains cas, des inhibiteurs de la phosphodiestérase, comme le sildénafil, peuvent également être indiqués. Le traitement de la maladie sous-jacente responsable des symptômes est également essentiel.
